Лечение унковертебрального артроза
Содержание:
- Когда необходимы операции остеоартроза шейного отдела позвоночника?
- Этиопатогенез
- Причины возникновения болезни
- Как развивается патология
- Витамины
- Тренировочный комплекс при грудной локализации
- Лечение спондилоартроза
- Последствия
- Боли в шейном отделе позвоночника: Симптомы и происхождение
- Симптомы
- Подготовка к операции на шейном отделе позвоночника
- Объективная и субъективная симптоматика ункоартроза
- Реберно-поперечный вид артроза
- Как проходит медико-социальная экспертиза
Когда необходимы операции остеоартроза шейного отдела позвоночника?
- Парезы (паралич)
- Нарушения чувствительности, чувство онемения
- Стремительно ухудшающиеся медикаментозно-резистентные боли
При данном заболевании с самого начала необходимо исключить наличие повреждения нервных корешков и шейного отдела позвоночника. Это означает, что в особенности при повторном наступлении болезни врачи-специалисты Геленк-Клиники используют полный спектр клинических, радиологических и неврологических методов диагностики. Кроме тщательного медицинского осмотра пациента, к таким методикам относится еще и электромиография (ЭМГ), а также МРТ.
Операции рекомендуют проводить вслучае значительных ограничений качества жизни, болезненности, нарушений чувствительности и паралича. Клиническими аспектами, являющимися главными индикаторами операции, являются дефициты неврологического характера (онемение, парез, мурашки) и др. В некоторых случаях операции нужно проводить как можно раньше, чтобы иметь возможность провести имплантацию эндопротеза межпозвонкового диска, который поможет снизить давление на спинной мозг шейного отдела позвоночника.
При хронической форме заболевания, наступившей вследствие дегенеративных изменений, может наступить рецидив. Иногда полностью освободиться от жалоб не представляется возможным. В таком случае необходимо хорошо обдумать, когда лучше решиться на стабилизирующую операцию с возможной блокировкой тела позвонка (спондилодез), а когда лучше пойти на операцию по имплантации эндопротеза, сохраняющего подвижность.
Этиопатогенез
Спондилёз и спондилоартроз чаще встречаются у женщин с гормональными нарушениями и флюктуациями. Неудивительно, что болезни распространены у женщин в период менопаузы. Эта группа болезней намного реже развиваются у беременных, поскольку гормональный фон в данный период наименее благоприятный для развития патологии. Другими причинами являются травмы, аутоиммунные патологии, генетическая предрасположенность к дегенерации скелета и врожденные аномалии.
Изменения при спондилёзе и спондилоартрозе ведут к патологическому нарушению биомеханических параметров позвоночника. Это ведет к искривлению осанки. Существует риск развития сколиоза, а также избыточного лордоза в поясничной области.
Провоцирующими факторами заболеваний являются невылеченные травмы, возрастные изменения и избыточный вес
Провоцирующими факторами развития дегенеративных заболеваний являются.
- Избыточный вес.
- Травмы и микротравмы.
- Возрастные изменения локомоторной системы.
- Хронические болезни.
- Сильные нагрузки на осевой скелет.
- Нарушения выработки эстрогена.
- Инфекционные заболевания.
- Диабет.
Причины возникновения болезни
Деформация шейных суставов связана с такими причинами:
- Ранее перенесенные травмы и повреждения шейного отдела позвоночника. Травматизация может быть разной, включая вывихи, падения и тяжелые ранения.
- Врожденные аномалии в строении суставов шейных позвонков.
- Наличие возрастного остеопороза либо дегенеративного шейного остеохондроза.
- Менее распространенные причины – длительный дефицит некоторых витаминов, минералов. В особенности губителен для костей дефицит кальция, холекальциферола, магния и цинка.
- Негативно влияют на здоровье опорно-двигательного аппарата эндокринные нарушения, синдром мальабсорбции, нарушения обменных процессов.
- Наличие артрита.
Какие факторы развития болезни являются провоцирующими:
- Гиподинамия или чрезмерная двигательная активность. Пример – сидячий образ жизни с малым передвижением или профессиональные занятия спортом.
- Постоянная сидячая работа в неудобной позе.
- Возрастные дегенеративные изменения. После 40-50 лет наблюдается естественное старение тканей. Скорость развития дегенерации также связана с наследственностью и образом жизни пациента.
Как развивается патология
Позвоночный столб представляет собой сложную структуру, состоящую из позвоночных тел и дисков из хрящевой ткани, которые играют важную роль – обеспечивают эластичность и амортизацию позвоночника. После 20 лет у многих людей формируются дополнительные соединения в промежутке между третьим и седьмым шейными позвонками.
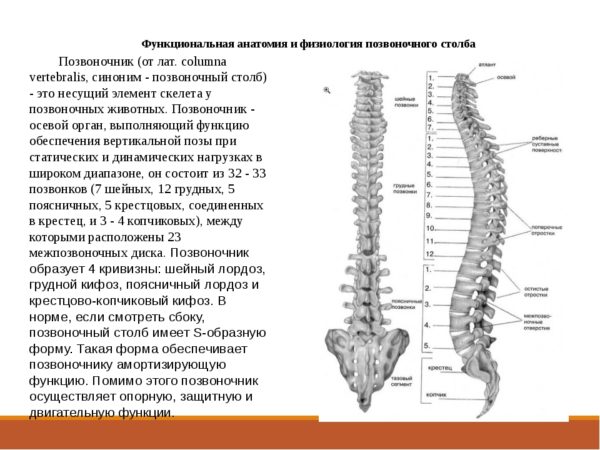
Позвоночный столб
Специалисты называют их суставами Люшка, но мнение по поводу их образования существенно расходятся: некоторые врачи считают их неким механизмом, позволяющим улучшить функции шейного отдела позвоночника, другие – патологическими образованиями вроде остеофитов. Иногда суставы Люшка не оказывают негативного воздействия на работу опорно-двигательного аппарата, но под влиянием ряда негативных факторов они могут вызывать дегенеративное заболевание под названием унковертебральный артроз.
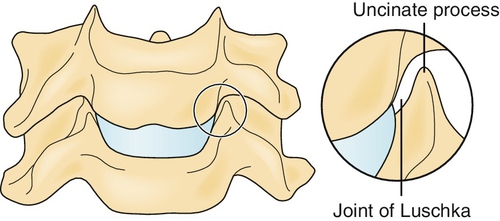
Сустав Люшка
В переводе с латыни термин «унковертебральный» буквально означает «позвонок с крючком» – именно так выглядят наросты, которые образуются на телах позвонков при развитии патологии. На первых стадиях они не дают выраженных симптомов, но по мере прогрессирования патологического процесса происходит деформация хрящевых тканей, а верхний отдел позвоночного столба утрачивает характеристики, необходимые для выполнения своих функций.
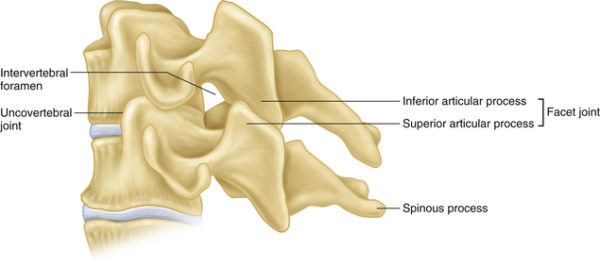
Неоартрозы, или суставы Люшка (в честь изучившего их немецкого врача, которого звали Губерт Люшка)
Витамины
Витамин А является антиоксидантом, который помогает иммунной системы в борьбе с различными болезнями. Этот витамин также важен для позвоночника потому, что хорошо помогает восстанавливать ткани и участвует в формировании костей. Этот витамин также помогает организму использовать белки более эффективно.
Организм человека может конвертировать бета-каротин в витамин А. Бета-каротин содержится в темно-зеленых листовых овощах и в большинстве оранжевых овощей и фруктов
Очень важно не передозировать поступление витамина А в организм более рекомендуемой дневной нормы, как избыточное количество витамина А может способствовать переломам костей. Но избыток бета-каротина не увеличивает риск переломов
Витамин А содержится в таких продуктах как: говядина, телятина и куриная печень, яйца; молочные продукты, такие как молоко, масло, сыр; оранжевые фрукты, такие как абрикосы, нектарины и дыни; оранжевые или зеленые овощи, такие как морковь, сладкий картофель и шпинат.
Витамин В12 жизненно необходим для здорового костного мозга и всего тела, в том числе, и для позвоночника. Витамин В12 содержится: в мясных продуктах, таких как печень, рыба, красное мясо , птица и яйца ; молочных продуктах, таких как молоко, и сыр; и зеленых листовых овощах, таких как шпинат, капуста и брокколи.
Витамин С необходим для выработки коллагена, который является важным элементом формирования тканей, что чрезвычайно важно для заживления поврежденных сухожилий, связок и позвоночных дисков, а также для поддержания прочности костей и других тканей. Витамин С содержится во фруктах, таких как клубника, киви и цитрусовых (например, апельсины, гуава, грейпфруты) и помидорах; многих овощах, таких как брокколи, шпинат, красный и зеленый перец, сладкий картофель и белый картофель
Витамин D помогает усвоению кальция, что очень важно для развития прочных и здоровых костей. Адекватное усвоение кальция особенно важно для предотвращения развития остеопороза, заболевания, характеризующегося слабыми и хрупкими костями, в первую очередь, в позвоночнике, что может приводить к развитию компрессионных переломов позвонков
Витамин D является естественным компонентом таких продуктов, как яичные желтки и рыбий жир. Кроме того, витамин D вырабатывается в организме человека после воздействия солнечного света.
Витамин К необходим для костей и позволяет кальцию усвоиться. Сочетание витамина К и кальция позволяет костной ткани во всем организме оставаться прочной и здоровой. Витамин К содержится в печени, свинине, зеленых листовых овощах, таких как шпинат, капуста и брокколи, и молочных продуктах.
Железо необходимо для организма, так как позволяет получать кислород и избавляться от углекислого газа
Железо также необходимо для формирования миоглобина, важного элемента здоровых мышц, обеспечивающих опорную функцию позвоночника . Железо содержится в мясных продуктах, таких как печень, свинина, рыба, моллюски, красное мясо и птица; чечевица, фасоль, соя, яйца, зерно, и зеленые листовые овощи, такие как шпинат, капуста и брокколи
Магний является важным фактором необходимым для сокращения и расслабления мышц. Магний также помогает поддерживать тонус мышц и плотность костей, которые, в свою очередь, могут помочь предотвратить возникновение проблем с позвоночником . Кроме того, магний участвует в усвоении организмом белка. Магний содержится в цельных зернах и цельнозерновом хлебе, бобах, семенах, орехах, картофеле, авокадо, бананах, киви, креветках, и зеленых листовых овощах, таких как шпинат, капуста и брокколи.
Кальций необходим для здоровья костей и помогает поддерживать необходимый уровень костной массы на протяжении всей жизни и, особенно, в старости
Адекватное потребление кальция особенно важно, так как может помочь предотвратить развитие остеопороза, в результате которого кости в позвоночнике становятся хрупкими, что может приводить к болезненным переломам позвонков. Кальций содержится в молочных продуктах, таких как йогурт, сыр молоко; темно-зеленые листовые овощи, такие как шпинат, брокколи и капуста; тофу, арахис, горох, черные бобы и запеченные бобы; некоторые виды рыбы (лосось и сардины); множество других продуктов, таких как семена кунжута, патока, кукурузные лепешки, миндаль и коричневый сахар
Тренировочный комплекс при грудной локализации
ЛФК-разминки позволят укрепить данный отдел позвоночного столба, увеличить и сохранить его подвижность, забыть надолго о мучительных болях в лопатках, грудине и ребрах, восстановить функциональность внутренних органов.
- Стать ровно, ноги вместе. На вдохе поднять руки вверх и медленно прогнуться назад, на выдохе опускаем руки и одновременно наклоняемся вперед, округляя спину. Повторить 10 раз.
- Сесть на стул, скрестить руки за головой. Вдыхая, выполнить прогиб назад спиной, локти максимально раздвинув. На выдохе возвращаемся назад, локти расслабляем (8 повторов).
- Встать на колени, опереться на ладони выпрямленных рук. Выгнуть спину книзу, максимально раскрыв грудную клетку, зафиксироваться в этой позиции 3 секунды. Затем прогнуть спину кверху, задержавшись на такое же количество времени. Выполнять поочередное выгибание-прогибание по 7 раз на каждую задачу.
- Лечь на живот, руки согнуты, ладони находятся на уровне плеч. Выпрямляя верхние конечности, поднять корпус. Стоя на прямых руках, совершить плавное выгибание позвоночника, вытягивая грудь вперед (5-7 раз).
- Исходная позиция – лежа на животе, верхние конечности располагаются вдоль тела. Отрываем плечи от поверхности, поднимаем их на такое расстояние от пола, сколько вам позволяет ваша физическая подготовка (5-7 повторений).
Лечение спондилоартроза
ЛФК играет большую роль в лечении пациентов со спондилоартрозом, особенно у пациентов молодого возраста, так как отсутствие нормально развитой мускулатуры (мышечного корсета) является одной из причин развития спондилоартроза.
Физиотерапия позволяет уменьшить воспалительный процесс, снять болевой синдром и способствовать сохранению функциональности позвоночника.
Мануальная терапия и массаж. Мануальная терапия очень эффективны при наличии подвывиха фасеточных суставов. Массаж позволяет уменьшить спазм мышц.
ИРТ. Иглорефлексотерапия, восстанавливая нормальное проведение импульсов, позволяет также уменьшить болевой синдром и улучшить микроциркуляцию.
Медикаментозное лечение спондилоартроза. Включает в себя прием НПВС, при наличии болевых проявлений, миорелаксантов, мазей с содержанием НПВС. Кроме того, в качестве профилактики спондилоартроза рекомендуется курсовой прием хондропротекторов.
Медикаментозные блокады назначаются при наличии упорных болей и проводятся под контролем рентгеновского аппарата или КТ. В фасеточный сустав или нерв, иннервирующий его, вводится местный анестетик в сочетании со стероидным препаратом. Кроме лечебного эффекта такие блокады являются также диагностическими так, как значительный положительный эффект от блокады подтверждает диагноз спондилоартроза.
Ортопедические изделия. В пожилом возрасте возможно ношение ортопедических корсетов на время болевых проявлений.
При неэффективности консервативного лечения возможно хирургическое лечение. Наиболее современным методом лечения считается установка межостистого спейсера (дистрактора).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Последствия
Унковертебральный артроз, как и другие формы заболевания, имеет неприятные последствия при отсутствии своевременной или соответствующей терапии. Патология может привести к появлению таких проблем:
- межпозвоночные грыжи;
- корешкового синдрома.
Компрессионный синдром, в свою очередь, вызывает нарушение мозгового кровообращения, в результате чего возникает:
- болевой синдром в области головы;
- ухудшение зрения и слуха;
- нарушение координации движений;
- расстройство вегетативной нервной системы;
- обморочные состояния;
- атаксия.
Всё это приводит к тому, что человеку дают инвалидность.
Боли в шейном отделе позвоночника: Симптомы и происхождение
Обследование шейного отдела позвоночника joint-surgeon
Шейный отдел является самой верхней и подвижной частью позвоночника, которая отвечает за движения головы человека. В цервикальной области находятся семь шейных позвонков (от C1 до C7). Под большим затылочным отверстием (Foramen magnum), пространством, располагающимся под черепом, через которое спинной мозг сообщается с позвоночным каналом, начинается 1-ый шейный позвонок атлант (Atlas). Второй (осевой) позвонок эпистрофей или аксис (Axis) отвечает за подвижность черепа. Отличие строения аксиса по сравнению с другими позвонками составляет наличие зубовидного костного отростка (Dens axis), вокруг которого совершает обороты атлант. Прежде всего, шейный отдел позвоночника отвечает за устойчивость и мобильность головы, а также за сохранение функций спинного мозга.
Именно по этой причине, боли либо травмы этой части позвоночника являются довольно серьёзными показателями, с которыми следует обратиться к специалисту.
Боль в спине, шее и в руке можеть указывать на синдром шейного отдела позвоночника или, другими словами, шейный синдром. Как правило, медики разделяют данный недуг на острую и хроническую формы. В первом случае причиной травмы зачастую является внезапное чрезмерное напряжение. К таким инцидентам относится, например, повреждение шейного отдела позвоночника во время аварии, так называемая хлыстообразная травма. Кроме того, острый синдром может появиться вследствие непривычных телу физических нагрузок либо если Вы долго находитесь на сквозняке. Еще одним источником болезненности в данном отделе позвоночника являются острые межпозвоночные грыжи (пролапс межпозвоночного диска), во время которых внутренняя часть диска выходит наружу, повреждает его фиброзное кольцо и тем самым сдавливает спинномозговые нервы.
Хронические синдромы основываются, как правило, на дегенеративных изменениях несущих структур в области шейного отдела позвоночника. Данная форма болезни наблюдается чаще всего в области дугоотростчатых (фасеточных) суставов. Однако и боковые отклонения позвоночника (сколиоз) могут вызвать хроническую форму заболевания. Нередко данный недуг может быть обусловлен дегенерацией межпозвоночных дисков и связанных с ней протрузиями межпозвоночного диска, возникших по причине дегенеративных изменений фиброзного кольца (Anulus fibrosus), которое окружает ядро межпозвоночного диска.
Характерными симптомами синдрома шейного отдела позвоночника являются боли в шее, часто отдающие в руку. Кроме того, наблюдаются напряжение и уплотнение близлежащих мышечных структур. Боль может отдавать не только в руки и кисти, но и в голову, что может привести к сильным головным болям, головокружению и даже к расстройству зрения и шуму в ушах (тиннитус). Возможны также и такие неврологические симптомы, как например чувство онемения, нарушенные термочувствительность и ощущение холода или даже проявления паралича.
В зависимости от распространения действия болевых ощущений специалисты нашей клиники разделяют заболевание на «верхний», «средний» и «нижний» шейный синдром:
- Синдром верхнего шейного отдела позвоночника (синдром позвоночной артерии): Боль, которая отмечается в затылочной и височной областях. Немаловажную роль играют при этом изменения в зоне позвоночных суставов. Унковертебральный артроз — это дегенеративное изменение в регионе суставных сочленений между телами позвонков.
- Синдром среднего шейного отдела позвоночника (корешковый синдром): Лучевая боль между лопатками и заплечевой областью. Возможны нарушения функций нервов с соответствующей симптоматикой в руках. Кроме боли у пациента может появиться чувство онемения или снизиться двигательная способность руки.
- Синдром нижнего шейного отдела позвоночника: аналогично синдрому верхнего шейного отдела позвоночника наблюдаются дисфункции руки. Боль иррадирует в кисть. В зависимости от ее локализации отмечаются повреждения нервных корешков.
Симптомы
Если имеются в наличии перечисленные ниже признаки, то следует пройти полное обследование, чтобы выявить болезнь на ранней стадии.
Онемение рук или шеи
Онемение верхних отделов позвоночника, конечностей рук проявляется чаще всего при утреннем подъеме или продолжительном бездействии.
Скованность движений после сна в шейном отделе и руках
Также к этому пункту можно отнести утренний дискомфорт в шейном отделе, наличие головокружений с нарушением координации, внимания. Часто больного преследует бессонница.
Головокружение и нарушение координации движений при перемене положения тела
Чаще всего подобный симптом появляется в начале развития заболевания, а потом не пропадает всю жизнь. Также у больного появляется хруст в затылочной области при резких поворотах головы.
Подготовка к операции на шейном отделе позвоночника
Сначала врач направляет пациента на комплексное клиническое обследование, результаты которого становятся более понятны после визуализационной диагностики. Клиническое обследование — это беседа с пациентом и физический осмотр. Визуализационное обследование — это рентген в положении «лежа» и «стоя», то есть под нагрузкой. Еще одним немаловажным моментов диагностики является МРТ (магнитно-резонансная томография). Таким образом определяется состояние межпозвоночных дисков и нервов в области позвоночника. Помимо этого, проводится измерение плотности костей для установления их стабильности, а также исключения остеопорозных изменений.
Перед операцией с больным встречается анестезиолог, который еще раз тщательно проверяет состояние здоровья пациента перед наркозом. Как правило операция проводится на следующий день после разрешения хирурга и анестезиолога.
Объективная и субъективная симптоматика ункоартроза
Боли при поражениях костной и хрящевой ткани шейного отдела могут быть самыми разными, поэтому невозможно поставить диагноз, основываясь только на жалобах пациента.
- Боль бывает ноющей, колющей, пульсирующей – умеренной, слабой или сильной.
- Она может появляться в области шеи, головы или надплечья.
- Болевой синдром бывает коротким или продолжительным, периодическим или постоянным, может усиливаться при поворотах или наклонах головы.
Среди объективных симптомов отмечают:
- изменение цвета кожи;
- повышенную сухость или потливость;
- изменение сухожильных рефлексов;
- снижение поверхностной чувствительности и др.
При ощупывании врач обнаруживает спазмирование мышц шейного отдела. При надавливании на точки выхода нервов и участки артрозных изменений пациент ощущает боль, иногда слышен негромкий хруст.
Реберно-поперечный вид артроза
В грудном отделе располагаются реберно-поперечные и реберно-позвоночные сочленения, которые образуют соединения грудных позвонков с ребрами. Эти два типа образований между собой связаны механически, поэтому не могут работать друг без друга. Реберно-позвоночный сустав и поперечный реберный вместе выполняют одну и ту же функцию: поднимание и опускание симметричных дугообразных костей, формирующих грудную клетку. Такая специфика суставного аппарата позвоночного столба свойственная именно для грудного отдела.
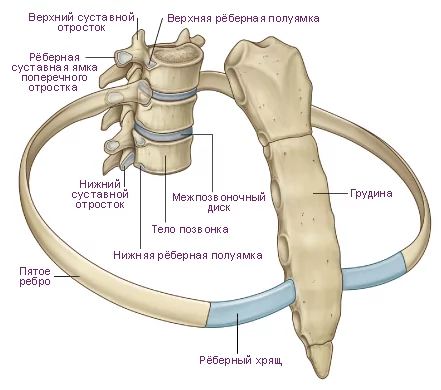
Немного анатомии.
Пострадать от дегенеративно-дистрофического патогенеза может каждое из представленных сочленений. Хотя стоит отметить, что суставные поражения в данном позвоночном отделе, – это большая редкость, поскольку грудной сегмент мощно укреплен мышечно-связочным комплексом. Чаще они развиваются у пожилых людей, преимущественно у женщин.
Что касается клинических проявлений, в предыдущем параграфе мы уже рассказали о характере дорсального типа заболевания. Одну отличительную особенность напомним: патологические признаки преимущественно сосредоточены в области ребер и верхней части брюшной стенки. Если сильно запустить болезнь, могут последовать опасные осложнения: тяжелое угнетение дыхательного центра и серьезные расстройства функционирования сердечно-сосудистой системы.
Как проходит медико-социальная экспертиза
Во время экспертизы комиссия внимательно изучает анамнез, жалобы, оценивает симптоматику. Человека просят продемонстрировать свою способность к самообслуживанию. Имеет значение также трудоспособность и уровень социальной адаптации. Если данных достаточно, человеку присваивается группа инвалидности.
Подтверждать ее необходимо с такой периодичностью:
- II и III группы – раз в год,
- I группа – раз в два года.
II и III группы инвалидности по артрозу подтверждаются каждый год на комиссии
При каких признаках присваивается I, II и III группы инвалидности
III группа
III группа предполагает умеренную или незначительную ограниченность подвижности в пораженном суставе. Человек способен ходить, хоть и медленнее, чем обычно, с частыми остановками на отдых.
Чаще всего эту группу инвалидности присваивают:
- при артрозе голеностопа или колена II степени;
- при остеоартрозе – одновременном поражении двух и более суставов;
- если артроз сочетается в анамнезе с другими болезнями опорно-двигательного аппарата, например с остеохондрозом.
Артроз голеностопного сустава II степени – повод отправляться на медико-социальную экспертизу
II группа
Если человек еще может самостоятельно передвигаться, но уже нуждается в постоянной помощи со стороны, то есть движения в суставе частично присутствуют, можно получить II группу. Чаще всего это происходит:
- если артроз колена перешел в III стадию;
- при анкилозе крупных суставов;
- если длина больной конечности уменьшилась на 7 см или больше.
I группа
Присваивается при полной утрате подвижности в суставе, когда человек полностью теряет способность к передвижению и практически не может себя обслуживать. Так происходит в основном:
при последних стадиях артроза тазобедренного сустава, колена или голеностопа.
III стадия артроза тазобедренного сустава – это наверняка первая группа инвалидности
Никакое пособие по инвалидности не заменит радости от привычной жизни, наполненной движениями. Поэтому задача каждого – не допустить прогрессирования этого неизлечимого недуга и взять под контроль его протекание. Сделать это можно разными способами, например, регулярно проходить курс внутрисуставных инъекций заменителя синовиальной жидкости «Нолтрекс».
Жидкий эндопротез будет восстанавливать вязкость и нужный объем жидкости в суставе, а значит, на определенный период – от 9 до 24 месяцев – человек сможет вернуться к привычной жизни. На это время восстановится работоспособность, сустав вернет себе былую подвижность, а когда действие препарата закончится, курс можно пройти снова, чтобы не возвращаться даже к мыслям об инвалидности.
