Грудной остеохондроз
Содержание:
- Методы диагностики остеохондроза
- Диагностика
- Возможные причины
- Частые вопросы
- Какие могут быть последствия
- Поясничная межпозвоночная грыжа – что это такое?
- Диагностика
- Почему не нужно бояться блокады
- Обследования и анализы
- Физические упражнения при остеохондрозе
- Локализация дорзальной грыжи
- КС при грудном остеохондрозе
- Симптомы корешкового синдрома при шейном остеохондрозе
- Заключение
Методы диагностики остеохондроза
Основная роль в диагностике остеохондроза принадлежит инструментальным исследованиям: рентгенографии, компьютерной томографии, МРТ.
Может возникнуть необходимость подтвердить, что наблюдаемые симптомы не вызваны иными заболеваниями. В целях дифференциальной диагностики проводятся общий и биохимический анализ крови, общий анализ мочи, ультразвуковые исследования внутренних органов.
Рентгенография позвоночника
Делаются рентгеновские снимки проблемных отделов позвоночника. Какой отдел необходимо подвергнуть исследованию, определяется на основании жалоб пациента.
Компьютерная томография (КТ)
Компьютерная томография (МСКТ) даёт возможность получить более информативную картину патологических процессов и определить степень их выраженности. В частности, МСКТ позволяет обнаружить межпозвоночную грыжу.
Компьютерная томография выполняется в тех случаях, когда данных рентгенографии недостаточно.
Магнитно-резонансная томография (МРТ)
МРТ является наиболее информативным методом диагностики остеохондроза. В некоторых случаях (например, при подозрениях на остеохондроз грудного отдела позвоночника) без МРТ обойтись нельзя. Магнитно-резонансная томография позволяет визуализировать хрящи и мягкие ткани, на основании чего можно максимально точно локализировать источник проблем и установить причину заболевания.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Диагностика
Диагностику и лечение дорзальной грыжи проводят такие врачи, как: неврологи, вертебрологи, нейрохирурги. Прежде всего, следует обратиться к неврологу или вертебрологу. Эти специалисты проводят диагностику состояния позвоночника, оценивают симптомы, выявляют локализацию и глубину поражения. Установить диагноз невозможно без дополнительных методов исследования. К ним относятся:
- Магнитно-резонансная томография. Это золотой стандарт диагностики межпозвоночных грыж. Томография позволяет увидеть, как костные структуры, так и мягкие ткани. Таким образом можно диагностировать патологию, определить её вид и локализацию, оценить повреждение структур спинного мозга.
- Компьютерная томография. Этот вид исследования применяется тогда, когда нет возможности сделать МРТ. В большей степени направлен на оценку костных структур, в меньшей – мягких тканей.
- Рентгенография позвоночного столба. Этот вид исследования не показывает мягкие ткани. Наличие грыжи на рентгене не видно. Но этот вид исследования позволяет оценить костные структуры, расположение и целостность тел позвонков. Используется с КТ или МРТ.
- Лабораторные анализы. Выполняют общий анализ крови и клинический анализ мочи. В некоторых случаях проводят ряд дополнительных тестов на усмотрение врача.
Возможные причины
Боль в спине относится к неспецифическим клиническим симптомам, то есть, она может возникать не только при заболеваниях позвоночника, но и при других патологиях, например, воспалительных процессах в тазовых органах. Чтобы точно определить, что именно спровоцировало болезненные ощущения при наклонах и поворотах, необходимо пройти комплексное обследование, в которое помимо рентгенографии позвоночника входит также МРТ, миелография и ультразвуковая диагностика. В некоторых случаях может потребоваться консультация узких специалистов: кардиолога, уролога, пульмонолога, гастроэнтеролога или онколога (при подозрении на злокачественные опухоли).
Наиболее вероятными причинами болевого синдрома при наклонах могут быть:
- травмы осевого и добавочного костно-мышечного скелета;
-
воспалительные и инфекционные процессы в области позвоночника (эпидурит, спондилит);
- дегенеративно-дистрофические заболевания опорно-двигательной системы (остеохондроз, спондилез, болезнь Бехтерева, межпозвоночные грыжи);
-
смещение межпозвонковых дисков и тел позвонков;
- миофасциальный синдром и воспалительные заболевания мышечной ткани (миозит);
-
корешковый синдром;
- патологии внутренних органов (отраженная боль), например, мочекаменной болезни, пиелонефрите, гломерулонефрите, цистите, аднексите и т.д.
Боль при наклонах также может быть спровоцирована злокачественными опухолями и метастазами в области позвоночника, поэтому если болевой синдром имеет хроническое течение и не проходит, несмотря на применение обезболивающих средств, необходимо обратиться к врачу и выяснить причину его возникновения.
Частые вопросы
Как унять боль при дорзальной грыже?
Самый действенный способ – паравертебральные блокады, которые выполняются только в медицинских учреждениях. В домашних условиях можно воспользоваться нестероидными противовоспалительными препаратами.
Есть ли шанс вылечить дорзальную грыжу без операции?
В некоторых случаях удается избежать операции при дорзальной грыже. Своевременно начатая консервативная терапия может отсрочить операцию или помочь ее избежать. В запущенных случаях при возникновении осложнений хирургическое вмешательство обязательно.
Сколько времени занимает реабилитационный период после операции?
Ранний послеоперационный период составляет одну-две недели. Для полного восстановления в благоприятных случаях необходимо 4-6 недель. При менее благоприятном исходе реабилитация может затянуться до полугода.
Какие могут быть последствия
При отсутствии лечения состояние прогрессирует и может привести к серьёзным последствиям:
- нарушение слуха и зрения;
- головные боли, повышенное артериальное давление;
- нарушение работы внутренних органов;
- образование межпозвоночной грыжи;
- искривление, деформация позвоночника;
- при поражении шейного отдела возможно формирование кривошеи.
Чтобы не допустить тяжёлых последствий остеохондроза, занимайтесь лечебной физкультурой!
В шейном отделе расположено множество нервов и сосудов, которые питают головной мозг. При нарушении их работы мозг не может нормально функционировать.
 Watch this video on YouTube
Watch this video on YouTube
Поясничная межпозвоночная грыжа – что это такое?
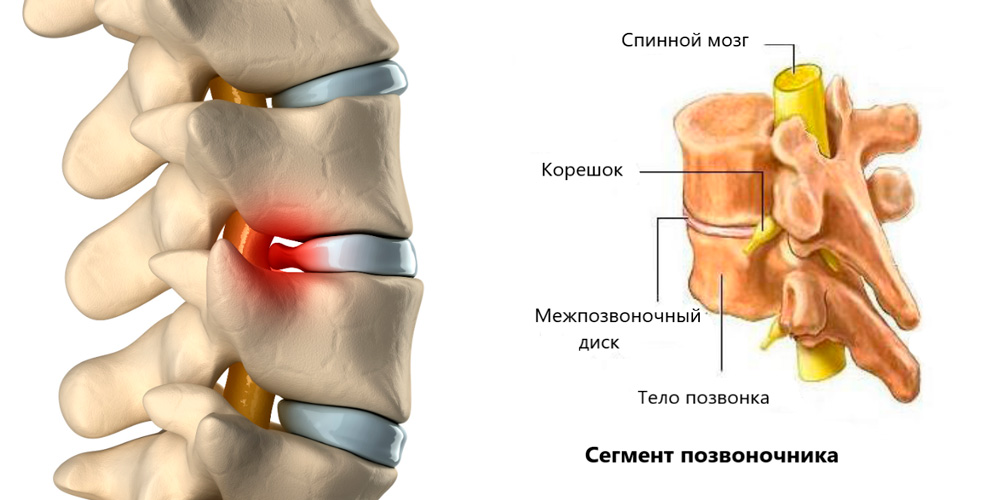
Межпозвоночный (межпозвонковый) диск – это амортизационное устройство, представляющее собой фиброзно-хрящевое кольцо, внутри которого расположено упругое студенистое пульпозное ядро. Межпозвоночная (межпозвонковая) грыжа – заболевание, при котором под действием различных факторов происходит разрыв фиброзного кольца, выход пульпозного ядра за пределы позвоночного столба, сдавливание им спинного мозга или корешков спинномозговых нервов.
Заболеваемость этой патологией за последние годы значительно увеличилась и составляет 150 человек на 100 тыс. населения. Чаще всего грыжа развивается в поясничном отделе позвоночника, так как именно на этот отдел приходится наибольшая нагрузка.
В поясничном отделе имеется 5 позвонков (L1 – L5), они самые крупные, а диски между ними достигают 4 см в диаметре и 7 мм в высоту. Грыжи обычно развиваются между 4 и 5 поясничными или между 5 поясничным и первым крестцовым позвонками (L4–L5 — 25%, L5–S1 — 42%). Между 3 и 4 поясничными позвонками грыжи встречаются только в 10% случаев. Код заболевания по Международной классификации болезней 10-го пересмотра (МКБ-10) — M51.
Грыжи поясничных дисков чаще развиваются в молодом и среднем возрасте на фоне различных заболеваний, травм и физических нагрузок. В пожилом возрасте упругость студенистого ядра снижается и оно гораздо реже выходит за пределы поясничного межпозвоночнеого диска. Но это вовсе не значит, что у пожилых людей поясничных грыж не бывает совсем.
Проводить лечение поясничной грыжи лучше на начальных стадиях, поэтому при появлении первых симптомов заболевания нужно сразу обращаться к врачу. Но и при запущенных случаях опытные специалисты смогут помочь пациенту.
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.
Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.
МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.
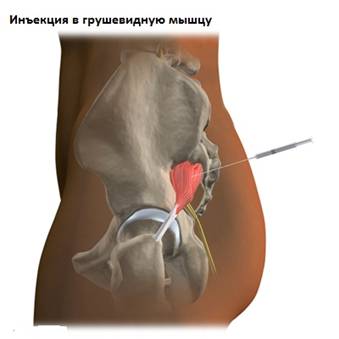 Радиоизотопное сканирование необходимо в случаях подозрения на инфекционное или онкологическое заболевание.Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».
Радиоизотопное сканирование необходимо в случаях подозрения на инфекционное или онкологическое заболевание.Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».
Почему не нужно бояться блокады
Итак, разберем страхи.
Про боль от укола: перед проведением процедуры не требуется дополнительно выполнять анестезию, так как блокада не причиняет серьезных болезненных ощущений. Небольшой дискомфорт может присутствовать, но его можно легко потерпеть, и он не превышает дискомфорта от обычного укола в ягодицу.
Про риск повредить спинной мозг во время блокады: он равен нулю, потому что инъекции выполняются в мягкие ткани, которые расположены рядом с ущемленным нервом или другим источником боли, а не в сам позвоночный канал, где проходит спинной мозг. Поэтому игла никак не может даже случайно попасть в спинной мозг и повредить его.
Во время блокады используются растворы местных анестетиков, по показаниям вводят кортикостероиды или другие медикаменты. Все они обладают мощным обезболивающим эффектом – он может длиться очень долго, на протяжении нескольких дней или недель, при этом чувствительность кожи может снижаться, но лишь временно. Постоянная потеря тактильных ощущений невозможна.
Блокады в позвоночник – это хорошо проверенный метод лечения. Его применяют не первый десяток лет, и за все это время не было выявлено негативных последствий данной процедуры для здоровья, напротив, блокада признана эффективным методом купирования боли. При этом многие страхи пациентов являются необоснованными.
Обследования и анализы
Диагностика при проявлениях шейно-черепного синдрома начинается с осмотра и консультации невролога или вертебролога. Врач проведет физикальный осмотр, соберет анамнез и сделает предварительное заключение о возможных причинах болевого синдрома.
На цервикокраниалгию при первичном осмотре могут указывать следующие признаки:
- болезненность паравертебральных точек, которые расположены вдоль осевой линии шейного отдела позвоночника;
- скованность и повышенный тонус шейных мышц;
- снижение амплитуды и объема движений в шейном сегменте позвоночного столба;
- проявления общемозгового синдрома, связанны с сознанием человека и работой головного мозга (головокружение, угнетение сознания и т.д.);
- положительный ответ при проведении теста на выявление триггерных точек (уплотнения в мышечной ткани, при надавливании на которые больной чувствует резкую боль).
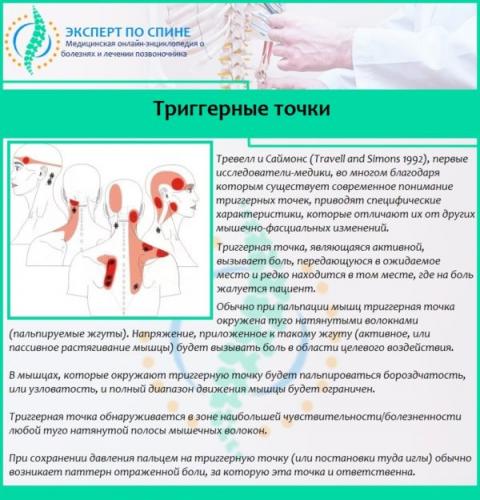
Tриггерные точки
Для исключения инфекционно-воспалительных и опухолевых процессов назначается лабораторная диагностика, включая общий (развернутый) анализ крови и мочи, а также биохимическое исследование крови. В зависимости от предварительного диагноза и полученных результатов лабораторного обследования подбирается комплекс аппаратной и инструментальной диагностики.
Физические упражнения при остеохондрозе
Лечебная гимнастика при остеохондрозе позвоночника, в основном, лечение происходит с помощью нее, случаи, когда специалисты прибегают к хирургическому вмешательству, очень редки. Но какие упражнения можно делать при остеохондрозе2?
Самая распространенная методика — лечебная физкультура или гимнастика для спины при остеохондрозе . Лечение остеохондроза гимнастикой — очень действенный метод, но комплекс упражнений подбирается индивидуально для каждого пациента, исходя от степени его заболевания, возрастных изменений и сопутствующих заболеваний. Комплекс лечения помогает остановить изменения межпозвоночных дисков, хрящевой ткани и остановить болезнь.
Лечебная физкультура при остеохондрозе не только помогает бороться самой болезнью, но и применяется в профилактических целях. Поэтому заниматься гимнастикой по утрам и делать небольшие разминки в середине дня специалисты советуют абсолютно всем.
.png)
Гимнастика для позвоночника при остеохондрозе. Ее основные цели
На разных стадиях развития заболевания комплексы упражнений преследуют разные цели. Благодаря им больные смогут достичь расслабления мышц спины, облегчить состояние при сильной боли. Уже после первых пары месяцев занятий гимнастические упражнения при остеохондрозе помогут вам:
- мышцы станут более эластичными;
- держать осанку будет намного проще;
- будет укрепляться мышечный корсет;
- станет более заметна подвижность позвоночного столба;
- станет лучше кровообращение и обмен веществ.
Авторские методы
Помимо классических тренировок, есть и авторские методы. В их основе может лежать классическая калланетика, йога, пилатес. Все занятия можно делать дома, не обязательно посещать для этого медицинские центры. Однако наиболее очевидный эффект дают:
- Гимнастика при остеохондрозе: Полный комплекс Бутримова. Он основывается на китайских методиках и требует выполнения 2 раза в день: утром и вечером.
- Гимнастика Дикуля. Комплекс упражнений для шеи.
- Остеохондроз: Гимнастика Шишонина. Наиболее щадящий вариант зарядки для позвоночника при остеохондрозе, лишенный каких-либо противопоказаний.
Основные правила выполнения упражнений
при остеохондрозе в домашних условиях
Самое главное правило — любые курсы лечебной физкультуры подбираются только со специалистом, основываясь на ваших показаниях и степени развития болезни. Упражнения для лечения остеохондроза у больного подбираются для каждого отдела спины. Специалист учтет все сопутствующие заболевания, если они есть
Но все же важно учитывать несколько универсальных правил:3
Лечебная гимнастика при остеохондрозе — это не занятия спортом, необходимо все действия выполнять плавно и без рывков
Постоянно обращайте внимание на ваше самочувствие, упражнения не должны привести к обострению заболевания. Увеличивайте количество подходов постепенно, когда ваш организм начнет привыкать
Не применяйте лечебную гимнастику во время обострений, только во время ремиссий.
Локализация дорзальной грыжи
Дорзальные грыжи возникают в разных отделах позвоночника.
Дорзальная грыжа шейного отдела
Дорзальная грыжа шейного отдела чаще всего возникает в промежутке С5-С6, С6 -С7. Реже – в промежутке С4-С5. В более проксимальном направлении эта патология практически не встречаются. В шейном отделе выпячивания зачастую носят посттравматический характер. Например, такое бывает при автомобильных авариях у пристегнутых пассажиров.
В шейном отделе маленькие позвонки и узкий позвоночный канал. Небольшие грыжи этого отдела задевают корешки, что сказывается на иннервации рук и плечевого пояса. Средних размеров выпячивания могут сдавливать вещество спинного мозга, вызывая нарушение иннервации тела, внутренних органов и даже ног.
Узнайте больше о симптомах и лечении грыжи шейного отдела, читайте нашу статью.
 При дорзальной грыже выпячивание межпозвоночного диска происходит в просвет позвоночного канала
При дорзальной грыже выпячивание межпозвоночного диска происходит в просвет позвоночного канала
Дорзальная грыжа поясничного и крестцового отдела
Дорзальные грыжи дисков поясничного отдела чаще всего возникают в промежутках L4- L5, реже в промежутке L3- L4 и почти никогда в более проксимальных отделах. Крестец сам по себе позвоночных дисков не имеет – это цельная костная структура. Но между последним поясничным и первым крестцовым позвонками часто возникает пояснично-крестцовая грыжа.
Дорзальные грыжи поясницы и крестца возникают чаще всего при деструктивных процессах в телах позвонков, у людей с ожирением и малоподвижным образом жизни. Травмы этого отдела встречаются редко, позвонки здесь наиболее массивные.
На этом уровне уже нет вещества спинного мозга, остается так называемый «конский хвост» — пучок спинномозговых корешков. Грыжи поясницы и крестца опасны тем, что могут задевать сразу несколько нервных корешков. При этом страдает иннервация нижних конечностей и тазовых органов.
Подробнее про грыжи поясничного отдела читайте в этой статье.
Дорзальная грыжа грудного отдела
Дорзальный грыжи грудного отдела позвоночника встречаются редко. Чаще всего они возникают вследствие травматического повреждения (автомобильной аварии или падения плашмя на спину). При этом грыжа может появиться между любыми двумя позвонками грудного отдела.
Здесь из спинного мозга выходят корешки, которые иннервируют грудную клетку и внутренние органы. Если выпячивание задевает один из них, возникает боль и нарушение иннервации точно по ходу пораженного корешка. От размеров грыжевого содержимого зависит, насколько глубокие структуры будут повреждены. Большие выпячивания могут вызывать сдавление спинного мозга. Это приводит к нарушению иннервации нижних конечностей и промежности.
Более подробно о грыжах грудного отдела здесь.
 Дорзальная грыжа грудного отдела может появиться между любыми двумя позвонками этого отдела
Дорзальная грыжа грудного отдела может появиться между любыми двумя позвонками этого отдела
КС при грудном остеохондрозе
Грудной остеохондроз с корешковым синдромом диагностируют чаще, чем КС шейного сегмента. Это обусловлено строением этого отдела позвоночного столба, на котором чаще формируются грыжи.
Поставить диагноз при этой разновидности патологии не так уж и просто, так как болезненные ощущения появляются не только на поврежденном участке спины, но и во внутренних органах. Поэтому нередко больные путают остеохондроз с заболеваниями сердца, дыхательных или пищеварительных органов.
Приступ боли появляется резко, при обездвиживании она ослабляется. Когда больной опять пытается подняться, то болевой синдром возобновляется.
 Корешковый грудной остеохондроз часто путают с заболеваниями сердца и дыхательных путей
Корешковый грудной остеохондроз часто путают с заболеваниями сердца и дыхательных путей
Симптомы КС при грудном остеохондрозе тоже отличаются, в зависимости от поврежденного участка:
- Th1 – дискомфорт локализуется в лопатках, подмышечных впадинах, доходит до локтя по внутренней части руки. Нарушается чувствительность на том же участке. Ощущаются сухость и боль в глотке.
- Th2 – Th6 – появляется боль, онемение кожи между лопатками, вокруг них, в подмышечных впадинах, межреберной области до нижней части грудной кости. Кроме того, из-за ослабления мышц может опускаться лопатка. Пациент ощущает дискомфорт в глотке, пищеводе, который иногда доходит до желудка. Может появиться ощущение чужеродного тела в верхних отделах пищеварительного канала.
- Th7 – Th8 – нарушение чувствительности, болевой синдром распространяется от угла лопаток и чуть ниже на задней части спины, проходит по нижнему краю ребер, замыкаясь в области эпигастрия (подложечная область). На этом же участке напрягаются мышцы. Появляются болезненные ощущения в желудке, за грудиной и в сердце.
- Th9 – Th10 – боль проходит спереди от пупка, по нижнему краю ребер, замыкаясь на спине на том же уровне. На этом же участке немеет кожа, напрягаются мышцы. У пациента может болеть желудок или кишечник.
- Th11 – Th12 – болевой синдром распространяется от пупка, достигает области паха и замыкается на уровне грудных позвонков. По этой же траектории растекается онемение, повышается тонус мышц внизу живота. Больные жалуются на боль в желудке и кишечнике.
Болезненные ощущения при корешковом грудном остеохондрозе становятся более выраженными, когда больной пытается глубоко дышать, кашляет, чихает или резко двигает корпусом. При этом виде патологии горизонтальное положение тела не помогает ослабить боль, так как нагрузка на позвонки повышается.
Справка. У некоторых пациентов развивается шейно-грудной остеохондроз с корешковым синдромом, который сопровождается симптомами обоих заболеваний. Часто больные путают эту болезнь с патологиями сердца или дыхательных органов. Это один из наиболее опасных видов недуга, так как диагностика усложняется и поражается сразу 2 сегмента позвоночника.
Симптомы корешкового синдрома при шейном остеохондрозе
Корешковый остеохондроз (КО) шейного отдела позвоночника диагностируется редко. Это обусловлено тем, что на этом участке прочные связки, а диаметр межпозвоночных отверстий небольшой, поэтому грыжи редко выходят из них.
 Корешковый остеохондроз шеи проявляется болью, онемением шеи и верхней части тела
Корешковый остеохондроз шеи проявляется болью, онемением шеи и верхней части тела
КО шейного сегмента часто развивается при сжатии артерии, которая поставляет питательные вещества и кислород нервным пучкам.
Болезненные ощущения быстро появляются, усиливаются при поворотах, наклонах головы, туловища.
Клинические проявления шейного остеохондроза с корешковым синдромом (КС) зависят от того, какой позвонок поврежден:
- С1 – цефалгия (боль в голове), нарушение чувствительности на участке темени, затылка.
- С2 – такие же симптомы, как при поражении С1, а также возможно незначительное провисание мышц и кожи на подбородке.
- С3 – боль, онемение распространяется на пораженную часть шеи, немеет язык, нарушается речь.
- С4 – болевой синдром и нарушение чувствительности в области ключицы, лопатки, плеча. Иногда болят сердце и печень.
- С5 – болезненные ощущения, парестезии распространяются от шеи, опускаются по плечу до кисти. Появляется слабость в плече, когда больной пытается поднять руку.
- С6 – симптомы иррадируют от шеи, захватывают лопатку, надплечье, большой палец. Снижается тонус бицепса, поэтому пациенту тяжело двигать рукой.
- С7 – болезненные ощущения от шеи проходят до лопатки, передней и задней поверхности плеча, предплечья, затрагивая указательный, средний палец, мизинец. Нарушается чувствительность на этом же участке. Снижается тонус трицепса, поэтому появляется слабость при движении пораженной конечностью.
Болевой синдром усиливается при напряжении, чихании или кашле.
Заключение
«Корешковый синдром» не является самостоятельным заболеванием, а возникает лишь как следствие основной патологии. Чтобы избавиться от радикулопатии необходимо в первую очередь вылечить основное заболевание или устранить другую причину передавливания спинномозговых нервов.
Если своевременно обратиться к специалисту, который поможет выявить причину возникновения вышеуказанного защемления и назначит правильное лечение, от радикулопатии можно успешно избавиться.
Для профилактики возникновения «корешкового синдрома» необходимо следить за здоровьем позвоночника. При вынужденном сидячем образе жизни, старайтесь как можно чаще двигаться и вставать хотя бы каждые полчаса с целью размять скелет и мышечную систему. Этого же правила стоит придерживаться и при физически тяжелой работе – позволяйте себе передохнуть, размяться хотя бы каждые 30-60 мин.
Важно не допускать чрезмерного набора веса, так как это также может привести к защемлению спинномозговых нервов. При регулярно повторяющихся или вообще не прекращающихся болях в области шейных позвонков – не медлите с визитом к специалисту
Без обращения к специалисту и без прохождения необходимого курса лечения радикулопатия не пройдет сама по себе. Ситуация будет только ухудшаться и со временем дойдет до того, что малейшее движение шеей будет приводить к сильнейшим болям не только в пораженном участке тела, но и к болям в голове.
Без лечения зажатые спинномозговые нервы могут серьезно повредиться, что может привести к постоянному обвисанию мускулатуры под подбородком, недееспособности трицепсов или бицепсов, постоянной мышечной слабости верхних конечностей. Поэтому лучше вовремя обращаться к врачу и не затягивать с лечением.
С этой статьей читают:
- Как делать лечебный массаж от остеохондроза шейного отдела?
- Об особенностях занятий водной гимнастикой и плавании при остеохондрозе шеи в следующей статье
- О правилах питания при остеохондрозе шеи можно узнать на странице https://spinatitana.com/pozvonochnik/shejnyj-otdel/osteokhondroz-shejnogo-otdela/pravila-dieti.html
Автор статьи: Богач Людмила Михайловна
Врач ЛФК
Проводит комплексную терапию и профилактику заболевания позвоночника, проводит расшифровку рентгенографии и МРТ снимков. Также проводит реабилитацию и восстановления физического состояния после травм.
Комментарии для сайта Cackle
