Если защемило седалищный нерв, что делать?
Содержание:
- Обследования при ишиасе
- Что делать?
- Профессиональная ответственность
- Стеноз позвоночного канала
- Причины ишиаса
- Радикулопатия
- Как осуществляется диагностика
- Лечение болей в седалищном нерве
- Профилактика
- Причины
- Обследование
- Признаки защемления седалищного нерва
- Тендинопатия хамстрингов
- Народные методы лечения
- Почему не все соглашаются на блокаду в позвоночник
- Осложнения
- Седалищный нерв — какой отдел позвоночника?
- Причины
- Диагностика ишиаса
- Уменьшение боли
Обследования при ишиасе
Для начала врач собирает анамнез (историю болезни): сюда входит сбор жалоб, получение сведений о перенесенных заболеваниях и травмах, а также об особенностях жизни и работы пациента. Существуют так называемые симптомы опасности¹, то есть специфические причины заболевания. К их числу относятся:
- возраст старше 50 лет;
- перенесенные травмы спины;
- злокачественные опухоли позвоночника;
- длительный курс лечения кортикостероидами;
- ослабленный иммунитет;
- продолжительное употребление медикаментов (особенно наркотических анальгетиков);
- постоянно усиливающаяся боль по ходу седалищного нерва, которая не ослабевает даже в состоянии покоя.
Далее проводится физикальное обследование. Врача интересуют возможные признаки травм и опухолей позвоночника, а также инфекционных процессов, которые могли бы прояснить происхождение болевых ощущений. С этой целью проводится пальпация лимфатических узлов и живота, а также прослушивание шумов в легких.
 Беременность может стать причиной воспаления седалищного нерва — из-за увеличения давления и нагрузки на поясничный отдел позвоночника. Фото: boskorelly / freepik.com
Беременность может стать причиной воспаления седалищного нерва — из-за увеличения давления и нагрузки на поясничный отдел позвоночника. Фото: boskorelly / freepik.com
Неврологическое обследование
- Ахиллов рефлекс. Пациенту предлагают лечь на кушетку или стать на колени таким образом, чтобы стопы находились за пределами ее края. При ударе молоточком по ахиллову сухожилию в норме икроножная мышца сокращается, а нога рефлекторно сгибается в голеностопном суставе. У пациентов с пояснично-крестцовой радикулопатией этот рефлекс снижен, а в тяжелых случаях отсутствует вовсе.
- Подошвенный рефлекс. При легком раздражении стопы тупым предметом (например, неврологическим молоточком) по направлению от пятки к пальцам происходит рефлекторное сгибание стопы и пальцев внутрь. У пациентов с ишиасом этот рефлекс снижен или отсутствует.
- Коленный рефлекс. Этот тест знаком всем еще с детства: врач предлагает пациенту сесть на стул и поставить согнутые в коленном суставе ноги на пол. Затем он слегка ударяет молоточком по сухожилию, которое соединяет надколенник с большеберцовой костью. У здорового человека происходит рефлекторное выпрямление ноги. При пояснично-крестцовой радикулопатии этот рефлекс снижен или отсутствует.
При неврологическом обследовании также применяются так называемые тесты натяжения. Наиболее популярен тест Ласега: при ишиасе пациент, поднимающий прямую ногу в положении сидя или лежа на спине, чувствует боль по ходу седалищного нерва.
Лабораторная диагностика
При ишиасе никаких изменений в анализах крови и мочи не наблюдается¹. Эти анализы проводятся только в рамках дифференциальной диагностики, когда специалисту необходимо исключить инфекционные, аутоиммунные или онкологические заболевания.
Аппаратная диагностика
При диагностике пояснично-крестцовой радикулопатии аппаратные методы наиболее информативны. Кроме того, они безболезненны и не требуют специальной подготовки пациента.
1. Компьютерная томография (КТ). Позволяет визуализировать как послойные срезы позвоночника, так и получить его трехмерное изображение. Отличительной особенностью КТ является высокая точность и достоверность полученных данных в отношении, преимущественно, костных структур позвоночника.
2. Магнитно-резонансная томография (МРТ). Еще один метод трехмерной визуализации, который, в отличие от КТ, позволяет получить точное изображение не только позвоночника, но и мягких тканей. Поэтому МРТ будет более информативен при необходимости визуализации спинного мозга и нервных корешков. Метод достаточно дорогостоящий. Проведение МРТ противопоказано пациентам с металлическими имплантатами и искусственными водителями ритма.
3. Рентгенография. По точности уступает МРТ и КТ, однако более доступна, поскольку необходимое оборудование есть практически в любой больнице. Рентгенография позволяет исключить спондилез как причину болевых ощущений. Не назначается больным, страдающим ожирением, поскольку в этом случае изображение позвонков на снимках будет недостаточно четким.
4. Электронейромиография. Применяется для того чтобы исключить заболевания периферической нервной системы, которые могут протекать под маской ишиаса. Как правило, это обследование назначают при нарушении чувствительности в конечностях. Но кожу пациента устанавливают электроды в виде пластин или тонких иголочек, которые дают слабый импульс и считывают ответный сигнал, преобразуя его в график. Процедура безболезненная, возможен лишь легких дискомфорт.
Что делать?
Приходите на консультацию к врачу неврологу-вертебрологу для того чтобы определить на каком именно участке «зажат» нерв. Врач проведёт все необходимые тесты, пальпацию, неврологический осмотр, что даст возможность поставить правильный диагноз и назначить качественное лечение. При обнаружении у себя вышеописанных жалоб нужно сразу обращаться к вертеброневрологу.
Видео-обзор клиники вертебрологии и нейроортопедии Вертебра
Последний отзыв: Таня Платина 21.06.2020 / Пациент: Shyam Kumar
Была ли эта информация полезна для Вас?
Оцените информацию на странице, нам важно Ваше мнение!
Рейтинг: 4.1/5 — 1477
голосов
Профессиональная ответственность
Если препарат введен парентерально, то «вернуть» его уже никак нельзя. Поэтому всегда надо проверять дозу, правильность назначения, и уточнять у пациента его фамилию, чтобы не перепутать назначения. Итак: нужное лекарство нужному пациенту, в нужной дозе, в нужное время, и нужным способом — это позволит избежать медицинских ошибок. Все препараты надо готовить исключительно по инструкции производителя, все медсестры должны знать, как действуют эти препараты, противопоказания к их применению и побочные действия. Медицинская сестра должна оценить, а можно ли вообще применять препарат у данного пациента в данное время (UKCC 1992).
Стеноз позвоночного канала
Стеноз это сужение пространства в позвоночнике, где проходит спинной мозг и корешки спинного мозга. Пространство спинального канала, как правило, изначально не очень большое, особенно в шейном и грудном отделах позвоночника, а при различных патологических изменениях в позвоночнике становится критически маленьким. Это могут быть как дегенеративные изменения в позвоночнике, так и травмы. Значительное сужение (стеноз) спинномозгового канала приводит к компрессионному воздействию на спинной мозг, что будет проявляться болями, слабостью в конечностях, нарушениями чувствительности, в тяжелых случаях нарушения функции мочевого пузыря и кишечника. У многих людей пожилого возраста имеется стеноз спинномозгового канала, в той или иной степени. В отличие от грыжи диска, при которой происходит компрессия одного – двух нервов и возникает картина радикулопатии, при стенозе происходит компрессионное воздействие одновременно на много нервов и такое состояние называется миелопатией. При стенозе возможно консервативное лечение, если симптоматика умеренная. Если есть выраженная неврологическая симптоматика, то тогда обычно рекомендуется оперативное лечение, цель которого провести декомпрессию спинного мозга.
Причины ишиаса
Раз уж мы затронули причины болезни, уместно будет обозначить их самый полный список.
Защемление седалищного нерва нередко провоцируется выполнением резких и неестественных телодвижений, долгим нахождением в некомфортной позе, гиподинамией, мощной физической нагрузкой на область поясницы. Помимо этого, причины заболевания часто скрываются в неожиданных спазмах мышц по направлению обозначенного нерва, длительном присутствии в холоде и сырости в неподходящей для этого одежде, в наличии у пациента какой-либо патологии. Среди них:
- грыжа или протрузия межпозвоночных дисков;
- остеохондроз в крестцово-поясничной области;
- подагра;
- травмы позвоночника (в особенности, если они повлекли за собой его смещение);
- повреждения мышечных волокон в районе ягодиц и вверху ноги;
- абсцессы;
- новообразования доброкачественного и злокачественного характера, локализованные в непосредственной близости от седалищного нерва;
- смещение одного позвонка относительно другого (соседнего);
- утончение позвоночного канала;
- сахарный диабет;
- воспаления малого таза, септические заболевания;
- рассеянный склероз;
- инфекционные болезни (например, коклюш, гриппозные и малярийные проявления, костный туберкулез, краснуха и др.);
- опоясывающий герпес;
- тромбозы;
- отравления (особенно алкогольные и нейротропные, а также негативное воздействие табачного дыма, тяжелых металлов);
- авитаминоз, недостаток питательных микроэлементов и минералов.
В рисковой группе заболевания – беременные дамы. Поскольку увеличившаяся в размерах матка неслабо давит на близлежащие органы и перегружает позвоночник, порой случается защемление седалищного нерва. Иногда ишиас провоцируется тем, что будущая мама злоупотребляет нахождением в неудобных для нее позах, носит узкую обувь, игнорируя неприятные ощущения и боль. Поэтому потребность в комфорте для представительницы прекрасного пола, находящейся в интересном положении, – это не просто банальная прихоть, а разумная самозабота. Менопауза – еще один этап для женщины, увеличивающий риск возникновения ишиаса, поскольку для нее характерны серьезные внутренние перестройки.

Радикулопатия
Термин радикулит (радикулопатия) широко распространен, означает компрессию корешка. Радикулит может быть как в поясничном, так и в шейном или гораздо реже в грудном отделах позвоночника. Компрессия корешка возникает при избыточном давлении на нервный корешок. Избыточное давление может быть как со стороны костных тканей, так и мягких тканей (мышцы, хрящи, связки). Это давление нарушает функцию нерва, вызывая боль, покалывание, онемение или слабость.
Остеопороз заболевание, при котором происходит ослабление костной ткани, в том числе и позвонков, что увеличивает риск перелома позвонков, даже при незначительных нагрузках. Компрессионные переломы позвоночника являются наиболее распространенным типом переломов, обусловленных остеопорозом, также возможны при остеопорозе переломы бедра и запястья. Эти переломы позвонков могут изменить форму и прочность позвоночника, особенно у пожилых женщин, у которых на фоне таких переломов нередко возникает деформация позвоночника. Позвоночник приобретает избыточный наклон в грудном отделе (кифоз) и выпиранию плеч вперед. При выраженном остеопорозе даже простые движения, такие как наклон вперед, могут привести к перелому позвонков.
Как осуществляется диагностика
Каким образом седалищный нерв сигнализирует о том, что необходимо предпринять лечение недуга, вызвавшего его защемление? Симптомов множество, потому что много причин.

Признаки защемления седалищного нерва
К основным относятся следующие признаки, указывающие на ишиас.
- Ощущение боли, которое начинается внизу спины и спускается по одной из ягодиц в низ ноги. Характерно, что сильнее всего боль чувствуется в сидячей позиции, а также усиливается при изменении положения тела. Может сопровождаться жжением. Обычно является односторонней – болит лишь одна ягодица, бедро и нога.
- Потеря чувствительности и онемение. Речь идет о тактильной и рефлекторной чувствительности, которая снижается настолько, что пораженная область перестает чувствовать температуру, не реагирует на раздражители, немеет.
- Двигательные нарушения. В силу утраты чувствительности снижается двигательная активность. Перемещение в пространстве также затрудняется, поскольку из-за неполного функционирования одной конечности пропадает точка опоры.

Боли в спине
Диагностика предполагает следующие методы:
- составление анамнеза;
- забор крови;
- общий анализ мочи;
- рентген;
- ультразвуковое исследование;
- компьютерная томография;
- магниторезонансное исследование.

МРТ седалищного нерва
Лечение болей в седалищном нерве
В большинстве случаев успешного исцеления седалищного нерва можно добиться консервативными методами. Процедуры проводятся в несколько этапов. Первоначально устраняется боль и разрастающееся воспаление. Для этого врач может применять анальгетики и противовоспалительные препараты. Помимо этого, к пациенту применяется физиотерапия и массажные процедуры. Особое значение следует уделить специальной гимнастике, комплекс которой назначается лечащим врачом
Важно отметить, что появление описанных выше симптомов — это верный знак того, что вам стоит поменять условия жизни. Часто врачи советуют пациентам после решения проблем с болью начать заниматься спортом, правильно питаться и оказывать двигательные нагрузки на свой организм
Профилактика
Чтобы не допустить защемления седалищного нерва, врачи рекомендуют:
- нормализовать массу тела;
- избегать ношения тяжестей;
- не допускать переохлаждения;
- следить за осанкой;
- регулярно заниматься спортом на любительском уровне для укрепления мышц, особенно хороший эффект дает плавание;
- минимизировать стрессы;
- правильно и сбалансировано питаться без злоупотребления жирным, копченостями, острыми и консервированными блюдами.
При появлении дискомфорта и болей в пояснице или в любой другой области важно сразу же обратиться к врачу и пройти обследование. Остеохондроз и другие патологии намного лучше поддаются коррекции на ранней стадии развития.
Причины
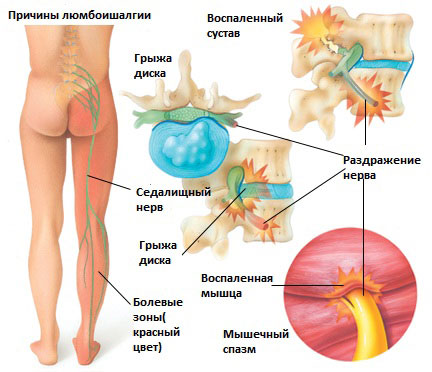
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Обследование
Рентгенологические исследования имеют ограниченное применение для
диагностики СГМ. Данный тип исследований используется для исключения других
патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной
диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление
спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к
грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными
для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных
дистально по отношению к ней. Электромиографические исследования, включающие
активные маневры, такие как тест FAIR (тест на
сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и
чувствительность, чем другие доступные тесты для диагностики СГМ.
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Осмотр
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пальпация
Пациент сообщает о повышенной чувствительности во время пальпации
большой седалищной вырезки, области крестцово-подвздошного сочленения или над
брюшком грушевидной мышцы
Спазм грушевидной мышцы можно обнаружить при осторожной
глубокой пальпации
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Симптом Пейса
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Тест подъема прямой ноги
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Симптом Фрейберга
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Боль при сгибании, приведении и внутренней ротации бедра.
Маневр Битти
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Тест Хьюза
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Тест на отведение бедра
Тест на отведение бедра
Пациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность
тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед
пациентом на уровне ступней и наблюдает (без использования рук), как пациент по
его просьбе медленно поднимает ногу.
В норме отведение бедра должно составлять 45°. При этом может происходить сгибание бедра (что указывает на укорочение напрягателя широкой фасции бедра) и/или вращение ноги наружу (что указывает на укорочение грушевидной мышцы), и/или «подтягивание» бедра в начале движения (что указывает на гиперактивность квадратной мышцы бедра и, следовательно, косвенно, ее укорочение).
Признаки защемления седалищного нерва
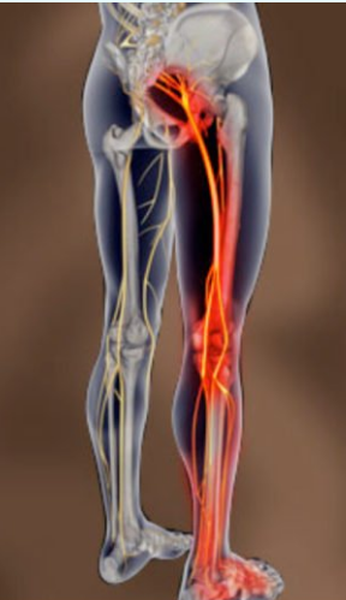 Область распространения боли при поражении седалищного нерва
Область распространения боли при поражении седалищного нерва
Выраженность клинических проявлений зависит от степени компрессии, вовлеченности в патологический процесс седалищного нерва и локализации повреждения. Несмотря на проводимое лечение у 15-20% людей боль носит затяжной характер (более 6-8 недель), а у 5-8% становится постоянной. Болезнь чаще затрагивает одну конечность. Характер ощущений вариативен: от чувства дискомфорта в поясничной и/или ягодичной области с иррадиацией в ногу и легкой парестезии (чувство покалывания, ползания мурашек, онемения, жжения) до сильной нисходящей приступообразной боли (прострела) по ходу седалищного нерва, по интенсивности напоминающей удар током. Следствием часто становится хромота, а мышцы пораженной конечности утрачивают тонус и силу, что выражается трудностями в сгибании колена или поднятии стопы. Пациент, страдающий ишиасом, ограничен в движениях, любая физическая нагрузка, долгое пребывание в вертикальном/горизонтальном положении приводят к усугублению симптомов. При вовлечении в процесс других периферических путей нервной системы может присоединиться дисфункция тазовых органов, выражающаяся недержанием мочи и кала.
Тендинопатия хамстрингов
Хамстринги начинаются от седалищного бугра (очень близко к седалищному нерву). Тендинопатия проксимального сухожилия хамстрингов распространена среди бегунов на длинные дистанции и спортсменов, выполняющих упражнения в сагиттальной плоскости (например, спринт, бег с барьерами) или упражнения с изменением направления, такие как футбольные и хоккейные движения.
Симптомы:
- История повторяющихся нагрузок при сгибании. Во время сгибательных движений, таких как становая тяга и другие сгибательные действия, проксимальное сухожилие хамстрингов подвергается растягивающей нагрузке в месте прикрепления к седалищному бугру.
- Глубокая локализованная боль в области седалищного бугра.
- Боль усиливается при сидении, вождении автомобиля, поднимании тяжелых предметов и беге в гору. Это происходит из-за сдвиговых сил между прикреплением хамстрингов и седалищным бугром с увеличением сгибания бедра. Во время бега пик силы приходится на позднюю фазу переноса, а второй пик приходится на раннюю фазу опоры.
- Положительный тест подъема прямой ноги.
- Положительный тест наклона (ссутуливания), который указывает на сдавление седалищного нерва, но не исключает тендинопатии хамстрингов.
- Утолщение при пальпации вокруг седалищного бугра.
Оценка боли должна осуществляться по мере проведения тестов на оценку нагрузки:
- Переход от моста с одной ногой, согнутой в колене, к мосту с длинным рычагом.
- Дедлифт на одной ноге.
- Три пассивных теста на растяжение (растяжение с согнутым коленом, модифицированное растяжение с согнутым коленом и тест Puranen-Orava) имеют умеренную или высокую валидность и высокую чувствительность и специфичность для диагностики тендинопатии проксимального сухожилия хамстрингов.
Народные методы лечения
Многие пациенты интересуются тем, как снять воспаление седалищного нерва нетрадиционными способами
Важно понимать, что использование народных методов не избавляет от необходимости обращения за квалифицированной медицинской помощью. Допустимо к ним прибегать, но рассматривать их нужно только в качестве вспомогательной терапии к основному медикаментозному лечению
Наиболее действенными являются следующие рецепты:
- Заполнить ванну проточной водой. Температура жидкости должна быть не выше 37 градусов. Натереть на терке хрен. Полученную кашицу завернуть в марлю. Последнюю необходимо на несколько минут опустить в воду. Принимать ванну нужно 15 минут.
- Взять корни дягиля. Измельчить сырье. Взять 200 г корней и залить их 400 мл воды. Томить на медленном огне в течение 30 минут. Наполнить ванну проточной водой. Добавить в жидкость отвар на основе корней дягиля. Длительность водных процедур не должна превышать 15 минут.
- Взять несколько цветков календулы. Тщательно измельчить их. Взять 2 ст. л. сырья и залить их 250 мл кипятка. Дать настояться в течение 4 часов. Полученное средство необходимо разделить на 4 приема и выпить в течение суток. Каждый день рекомендуется готовить свежий настой.
- Взять несколько корней девясила и измельчить. Затем необходимо залить водой в количестве 200 мл 2 ст. л. сырья. Поставить емкость на огонь и кипятить жидкость в течение 15 минут. Полученный отвар необходимо принимать утром и вечером до трапезы по 100 мл.
- Взять горсть листьев конского каштана. Измельчить их. Залить сырье 0,5 л кипятка. Томить на огне в течение 20 минут. Полученную жидкость остудить и процедить. Средство необходимо разделить на 4 приема и выпить в течение дня.
- Взять несколько корней лопуха. Промыть, измельчить и высушить сырье. Взять 1 ст. л. полученных корней и залить их 200 мл красного сладкого вина. Тщательно смешать компоненты. Емкость с содержимым поставить на огонь и томить жидкость в течение 5 минут. До кипения при этом доводить нельзя. Полученное средство остудить и процедить. Принимать по 50 мл утром и вечером натощак.
- Измельчить с помощью терки черную редьку. Полученную кашицу завернуть в кусочек ткани натурального происхождения. Приложить компресс на кожный покров над зоной, в которой сильнее всего ощущается боль. Черная редька всегда вызывает жжение, в связи с чем держать ее нужно до тех пор, пока оно терпимо. Затем компресс необходимо снять, а конечность помыть в теплой воде.
- Размягчить на водяной бане кусок пчелиного воска. Немного его остудить и сформовать из него большую лепешку. Ее необходимо наложить на конечность. Зафиксировать ее нужно с помощью пищевой пленки. Сверху необходимо укутать конечность шерстяной тканью.
- Взять несколько листьев белокочанной капусты, желательно не верхних. Отбить прожилки и обдать кипятком. Подготовленные листья необходимо приложить к пораженной конечности и зафиксировать их с помощью полиэтиленовой пленки. Менять их каждые 2 часа.
- Замесить из ржаной муки крутое тесто. Дать ему время настояться. Продолжать работу с тестом необходимо только тогда, когда оно прокиснет. Затем нужно сформовать из него большую лепешку и поместить ее в марлевую ткань. После этого ее необходимо приложить на тело так, чтобы одна половина прикрывала поясницу, другая — ягодицы. Зафиксировать компресс с помощью полиэтиленовой пленки, сверху укутать шерстяным шарфом. Согласно многочисленным отзывам, болезненные ощущения уже после первой процедуры выражены менее ярко.
Важно понимать, что любой из вышеперечисленных компонентов является потенциальным аллергеном. В связи с этим при возникновении признаков нежелательной реакции лечение с помощью нетрадиционных методов необходимо завершить

Почему не все соглашаются на блокаду в позвоночник
Каждый человек по-своему объясняет отказ от проведения процедуры. Наиболее частыми страхами являются:
- Страх боли от укола иглой. Некоторые люди думают, что делать блокаду очень больно.
- Страх навсегда потерять чувствительность или лишиться двигательных функций из-за того, что заденут спинной мозг при блокаде.
Некоторые страхи оказываются настолько сильными, что избавиться от них без помощи психотерапевта оказывается непросто, однако в большинстве случаев проблему удается решить после общения с врачом, который будет проводить блокаду. Специалист подробно расскажет обо всех особенностях метода, после беседы многие предубеждения исчезнут сами собой.
Осложнения
Важно помнить, что решение, как лечить защемление седалищного нерва в пояснице или в ягодичной области, принимает только врач. Самолечение может стать причиной еще более значительного ухудшения состояния, а также развития осложнений.. Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму
В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
Наиболее вероятным последствием неправильного лечения является переход заболевания в хроническую форму. В этом случае человек вынужден годами жить с болевым синдромом различной интенсивности, что накладывает отпечаток на его физическое и психологическое состояние. При затяжной боли пациент может столкнуться:
- с неэффективностью обезболивающих препаратов;
- с полным или частичным параличом;
- с нарушением работы органов малого таза;
- с нарушениями менструального цикла и даже бесплодием;
- с запорами;
- с бессонницей и депрессией.
Попытки самостоятельно провести блокаду могут стать причиной повреждения нервных волокон иглой шприца, а также развития абсцесса.
Седалищный нерв — какой отдел позвоночника?
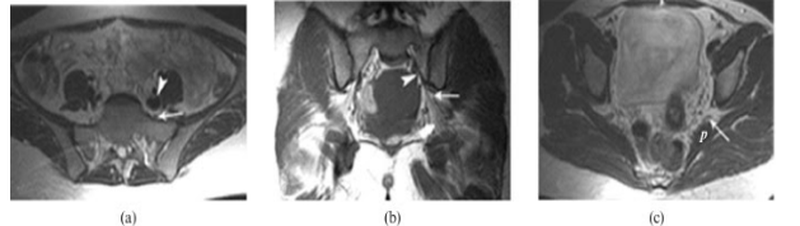 МРТ демонстрирует нормальную анатомию крестцово-подвздошных сочленений, нервного сплетения и седалищного нерва (последние 2 образования указаны стрелками)
МРТ демонстрирует нормальную анатомию крестцово-подвздошных сочленений, нервного сплетения и седалищного нерва (последние 2 образования указаны стрелками)
При болях, связанных с патологией седалищного нерва, необходимо сделать МРТ пояснично-крестцового отдела позвоночника, крестцово-подвздошных сочленений либо визуализировать грушевидную мышцу (в составе мягких тканей ягодиц). Подходящий тип диагностической процедуры подскажет невролог. В пояснично-крестцовой области пять пар корешков спинномозговых нервов (L4-5, S1-3) сливаются в самый мощный нерв человеческого организма — седалищный. Данная структура — парная, обеспечивает чувствительность, двигательную активность правой и левой нижних конечностей. Волокна седалищного нерва выходят из полости малого таза через подгрушевидное отверстие вдоль одноименного бугра и большого вертела бедренной кости, продолжаются в толще ягодичных мышц и простираются в проксимальной части ноги. В области подколенной ямки происходит разделение основного столба на большеберцовый и общий малоберцовый нервы, при поражении которых симптоматика проявляется не в области поясницы и бедра, а со стороны голени и стопы.
Причины
Причин, вызывающих защемление седалищного нерва, существует несколько. Часто возникновение ишиаса связывают именно с позвоночником, что не удивительно – в течение всей жизни он испытывает колоссальные нагрузки. Люди работают физически, переносят какие-то тяжести, не следят за своим весом и ведут малоподвижный образ жизни. Без дозирования нагрузки и проведения профилактики состояние позвоночника ухудшается. Так, среди причин ишиаса, связанных с позвоночником, можно выделить:
- остеохондроз;
- воспалительные процессы в области позвоночного столба;
- межпозвонковую грыжу;
- смещение позвонковых дисков;
- травмирование позвоночника.

Есть несколько возможных причин ишиаса
Также спровоцировать развитие ишиаса могут диабет, переохлаждение, какие-либо опухолевые процессы, радикулит. Вызвать заболевание способны и спазмы мышечных волокон (обычно синдром грушевидной мышцы), которые могут сдавить нерв.
Диагностика ишиаса
Диагностика защемления седалищного нерва не должна сводиться исключительно к непосредственной постановке диагноза. Уважающий себя врач обязательно внедрит в указанный процесс поиск причины возникновения заболевания. От этого в огромной мере зависит эффективность лечения боли и исключение возможности рецидивов ишиаса.
Диагностические решения при этом включают в себя нижеизложенный комплекс мероприятий:
- рентгенологическое обследование поясницы и тазобедренной зоны;
- обследование посредством электронейромиографа;
- сцинтиграфия (при вероятности образования опухолей);
- изучение рефлексов (подошвенного, ахиллесова, коленного);
- определение наличия синдромов (Бонне, Легаса, Сикара и посадки).
- МРТ и КТ поясницы;
- ультразвуковые методики;
- анализы крови (биохимический, общий);
- анализ мочевой жидкости;
Если суть синдрома посадки более или менее понятна (речь идет о неспособности к приседанию), то за звучными французскими фамилиями скрываются нижеследующие методы диагностики.
Тест Легаса проводится, когда пациент лежит на спине на твердой ровной плоскости. При поднятии прямой ноги вверх у здорового испытуемого не имеется дискомфортного ощущения. При защемлении седалищного нерва же на задней стороне конечности и в пояснице появляется боль. При последующем сгибании колена и подтягивании его к груди при обозначенном недуге происходит уменьшение или даже исчезновение боли.
Обследование Бонне аналогично, только действия с конечностью пациента производит врач. Тест Сикара характеризуется болезненностью при сгибе стопы.
Уменьшение боли
Пациенты очень часто боятся выполнения инъекций, поскольку предполагают, что это больно. Боль обычно возникает вследствие раздражения болевых рецепторов кожи, или рецепторов давления в мышце.
Torrance (1989b) привел список факторов, которые могут вызывать боль:
- Игла
- Химический состав раствора лекарственного препарата
- Методика выполнения инъекции
- Скорость введения препарата
- Объем раствора лекарственного препарата
В Таблице 1 перечислены способы уменьшения болезненности от введения препарата.
У пациентов может быть сильная боязнь уколов и игл, страх, беспокойство — все это значительно усиливает болезненность при инъекциях (Pollilio и Kiley 1997). Хорошая техника выполнения процедуры, адекватное информирование пациента и спокойная, уверенная медсестра — лучший путь к уменьшению болезненности манипуляции и уменьшению реакции больного. Можно также использовать методики модификации поведения, особенно в случае, когда пациенту предстоят длительные курсы лечения, а иногда приходится применять безыгольные системы (Pollilio и Kiley 1997).
Предполагается, что обезболивание кожи льдом или охлаждающими спреями до укола позволяет уменьшить боль (Springhouse Corporation 1993), хотя в настоящее время нет доказательств эффективности этой методики, полученных в исследованиях.
Медицинские сестры должны понимать, что пациенты могут даже переживать синкопальные состояния или обмороки после обычных инъекций, даже если в остальном они вполне здоровы. Нужно выяснить, было ли такое ранее, и желательно, чтобы рядом была кушетка, на которую больной может прилечь — это уменьшает риск травм. Чаще всего такие обмороки случаются у подростков и молодых мужчин.
ВАЖНО (7):
Оцените возможность возникновения осложнений, которые мы обсуждали.
Запишите, что вы можете сделать, чтобы их предотвратить
