Коксартроз: как лечить тазобедренный сустав
Содержание:
- Чем помогут внутрисуставные инъекции
- Причины
- Чем полезна скандинавская ходьба
- Что вызывает коксартроз тазобедренного сустава?
- Виды артроза тазобедренного сустава
- Причины и механизм развития
- 5 причин боли в тазобедренном суставе
- Лечение коксартроза
- Причины и особенности развития артроза тазобедренного сустава
- Артроз: симптомы и признаки
- Как возникает деформирующий остеоартроз ТБС?
- Диета и питание
- Диагностика
- Опасности хирургического лечения
- 4 эффективных метода для диагностики коксартроза
- Итоги
Чем помогут внутрисуставные инъекции
Noltrexsin – швейцарский препарат, заменитель синовиальной жидкости, с очень высокой молекулярной массой. Жидкий эндопротез вводится в условиях медкабинета в сустав, равномерно распределяется по изношенным поверхностям и выполняет амортизирующую функцию. Состав подобран так, что препарат также препятствует дальнейшему разрушению хрящевой ткани. Что это дает спортсмену?
- Уже после первой инъекции «Нолтрексина» боль уходит, подвижность восстанавливается.
- Эффект сохраняется надолго – до двух лет, в зависимости от степени коксартроза.
- В это время можно продолжать заниматься спортом, отрегулировав нагрузки и по возможности избегая травм.
- Восстановительный период, как после операции, отсутствует.
- Аллергических реакций, как после инъекций гиалуроновой кислоты, не бывает, поскольку препарат имеет синтетическое происхождение.
«Нолтрексин» помогает при любой стадии коксартроза
Noltrexsin подходит не только для лечения, но и для профилактики артроза тазобедренного сустава. Если вы входите в группу риска, периодически перегружаете суставы, занимаетесь активным спортом, в котором бывают микротравмы, вы можете защитить хрящевую ткань от изнашивания также посредством внутрисуставной инъекции.
Безусловно, это не отменяет и других мер профилактики – правильного питания, борьбы с лишним весом, нормального питьевого режима. Не будет лишним и позитивный настрой. Несмотря на то что коксартроз не излечивается полностью, с ним вполне можно жить – благодаря современным медицинским разработкам.
Причины
Этиология артритов тазобедренного сустава очень разная. Особую группу заболеваний составляют поражения различного происхождения в детском и юношеском возрасте. Они объединены единым названием « ювенильные идиопатические артриты » (ЮИА), где определение «идиопитические» означает неуточненное происхождение. Сюда включаются, как истинно неуточненные артриты, так и ревматоидные, псориатические и другие артриты у детей до 16 лет. Очень часто в этом возрасте заболевание протекает с развитием тазобедренного артрита.
Еще одна причина развития артрита тазобедренного сустава – специфическая инфекция – туберкулез, гонорея, сифилис, бруцеллез. Инфекционной тазобедренный артрит у взрослых чаще всего развивается при гонорее, у детей и подростков – при туберкулезе.
Неспецифическая инфекция (в основном кокковая) также может быть причиной артрита тазобедренного сустава. Воспалительный процесс обычно развивается на фоне открытых травм при ранениях, оперативных вмешательствах и внутрисуставных манипуляциях. Процесс часто становится гнойным и требует хирургической помощи.
При ревматоидном артрите коксит развивается редко, но он часто является одним из симптомов болезни Бехтерева – аутоиммунного заболевания, поражающего позвоночник и крупные суставы.
Достаточно часто причиной развития тазобедренного артрита являются хронические заболевания кишечника и некоторые другие болезни внутренних органов. Реактивный тазобедренный артрит встречается достаточно редко.
Очень часто больные кокситами имеют наследственную отягощенность – близких родственников, страдающих аналогичными заболеваниями. Пусковыми факторами для начала болезни являются: перенесенные инфекции, переохлаждения, стрессы, тяжелые физические нагрузки, вредные привычки.
Чем полезна скандинавская ходьба
Все вы наверняка видели людей, которые ходят, отталкиваясь от земли палками. Скандинавская ходьба – это полезный и безопасный вид спорта, который часто рекомендуют людям с поврежденными суставами.
При обычной ходьбе человек задействует около 60 % мышц, а при скандинавской – за счет работы верхних конечностей – до 90 %! Увеличивается нагрузка на руки, шею и плечи, а главное – она распределяется равномерно, а не приходится только на нижний сегмент корпуса. Именно поэтому скандинавская ходьба более безопасна при повреждениях хряща в суставах нижних конечностей.
После нескольких тренировок вы почувствуете такой эффект:
- сустав будет работать лучше, поскольку повысится тонус мышечных волокон в околосуставных тканях;
- расширится диапазон движения поврежденного сустава;
- чувство скованности станет менее выраженным.
Скандинавскую ходьбу изобрели финские лыжники, чтобы заниматься летом
Есть ли противопоказания у скандинавской ходьбы? Ответы – в видео ниже:
Что вызывает коксартроз тазобедренного сустава?
Среди основных причин, из-за которых развивается коксартроз:
- предрасположенность на генном уровне;
- различные недуга спины;
- вывих бедра врожденного характера;
- дисплазия тазобедренного сустава.
Также коксартроз может развиваться на фоне таких расстройств организма, как:
- нарушения эндокринного характера;
- ожирение любой степени;
- спортивные травмы;
- инфекции суставов;
- травмы суставов.
Болезнь возникает на фоне нарушения кровообращения в суставе, может проявиться после оперативного вмешательства и прочих состояний, когда наблюдается стирание хрящевой ткани между тазовой и бедренной костями. Но, инвалидность все же можно предупредить.
Виды артроза тазобедренного сустава
На типы, формы и виды коксартроз разделяется по разным критериям: происхождению, характеру течения, особенностям изменения в тканях и т.д.
По происхождению
По этому признаку выделяют:
- первичный или идиопатический тип, происхождение которого не удается установить;
- вторичный, с установленными причинами, перенесенными травмами, заболеваниями, например:
- посттравматический коксартроз – развивается после перенесенных травм (переломов, вывихов, разрывов связок) или на фоне длительного незначительного травмирования у спортсменов и лиц, занимающихся тяжелым физическим трудом;
- на фоне воспалительных процессов в суставах (артритов):
- локализованных – патологический процесс только в ТБС;
- генерализованных – воспаляются множественные суставы (ревматоидный, псориатический, реактивный артриты).
По характеру течения
Дегенеративно-дистрофические поражения ТБС всегда протекают медленно, хронически. Но в течении таких болезней выделяют два типа:
- малосимптомный – протекает незаметно или с неярко выраженными симптомами, при этом рентгенологические изменения могут прогрессировать независимо от отсутствия клинических признаков; чаще развивается у лиц молодого и среднего возраста;
- манифестный – все симптомы ярко выражены, изменения на рентгене от них отстают или полностью соответствуют; чаще встречается в пожилом возрасте; течение этого типа делится на быстро и медленно прогрессирующее.
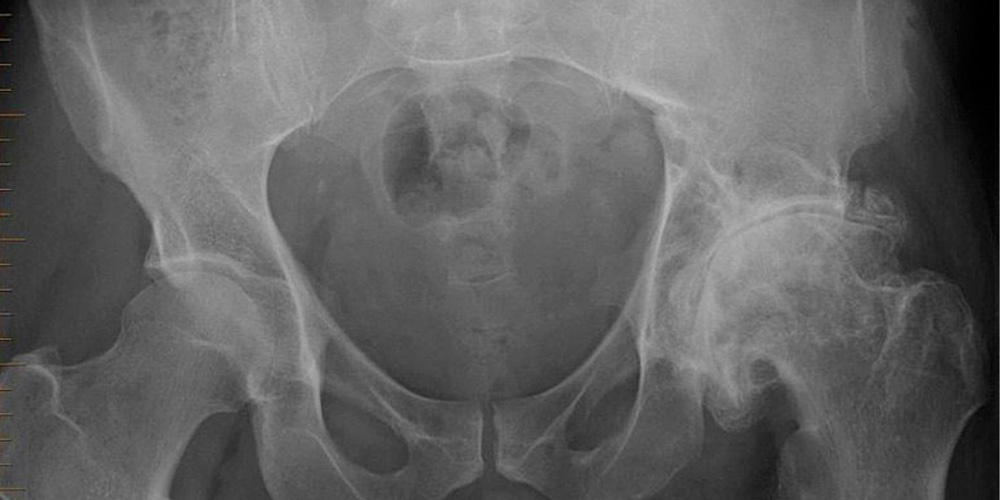 Больной сустав на рентгене (справа)
Больной сустав на рентгене (справа)
По особенностям изменения в суставных тканях
Разрушение внутрисуставного хряща сопровождается разрастанием заместительной соединительной ткани. По этому признаку выделяют следующие типы п изменений в ТБС:
- гипертрофический – соединительная ткань разрастается избыточно, образуя многочисленные остеофиты и склероз костной подхрящевой ткани; формируется:
- деформирующий артроз тазобедренного сустава – самый частый исход заболевания; из-за разросшихся остеофитов изменяется форма сустава, могут ущемляться веточки иннервирующих суставы нервов, что приводит к появлению сильных болей; быстро формируется нарушение функции ноги, подробнее о нем читайте тут;
- атрофический – разрастание соединительной ткани незначительное, что приводит к дальнейшему травмированию и разрушению костной ткани.
Причины и механизм развития
Деформирующий артроз может быть первичным, когда четкие причины выявить невозможно, и вторичным, развивающимся после перенесенных заболеваний и травм.
Первичный деформирующий артроз — это в основном возрастное заболевание. Оно имеет связь не только с возрастом, но также с отягощенной наследственностью, лишней массой тела и малоподвижным образом жизни. Прогрессирует медленно, но неуклонно. Патологические процессы в суставах связаны в основном с уменьшением объема синовиальной жидкости, нарушением питания тканей, атрофией (уменьшением в объеме) суставного хряща. Он истончается, растрескивается, кости травмируются и это стимулирует их разрастание с образованием краевых наростов – остеофитов, деформирующих сустав. Постоянное раздражение способствует периодическому возникновению воспалений, но преобладают все же дегенеративно-дистрофические процессы.
Вторичный остеоартроз развивается в любом возрасте после перенесенных заболеваний и травм. Основные причины:
- острые травмы – внутрисуставные переломы, вывихи и подвывихи, сильные ушибы;
- постоянное микротравмирование, связанное с профессиональной деятельностью спортсменов – одна из распространенных причин;
- врожденные дисплазии (аномалии развития);
- остеохондропатии – разрушение суставов из-за нарушения их питания; например, болезнь Пертеса, развивающийся в подростковом возрасте;
- обменные нарушения — ожирение и сидячий образ жизни, нарушение пуринового обмена с отложением солей мочевой кислоты в суставной полости (подагра) и др.;
- эндокринные заболевания – сахарный диабет, гормональные нарушения у мужчин и женщин, связанные с дисбалансом половых гормонов и др.;
- воспалительные процессы – хронические артриты – ревматоидный, псориатический и др.;
- заболевания, вызывающие нарушение кровообращения в нижних конечностях – варикозное расширение вен (встречается чаще у женщин), облитерирующий эндартериит, атеросклероз артерий нижних конечностей (чаще у мужчин).
Если основная причина продолжает действовать (например, воспаление или эндокринные нарушения), это способствуют быстрому прогрессированию деформирующего артроза.
Поэтому вторичные патологические процессы опаснее, они требуют своевременного обращения к врачу для лечения основного заболевания.
5 причин боли в тазобедренном суставе
- Коксартроз.
Это наиболее очевидная причина, серьезное заболевание, которое в отсутствии лечения приводит к инвалидности. Дегенеративные изменения при коксартрозе развиваются годами, начинаются с воспаления или физических перегрузок сустава. Первые признаки – дискомфорт, утренняя скованность. Впоследствии уже можно определить коксартроз по походке.
Из-за сокращения количество синовиальной жидкости хрящи трутся и истираются, что вызывает боль и ограничивает подвижность. Со временем деформируются и кости, формирующие сустав, появляются остеофиты. Исправить ситуацию можно с помощью инъекций протезов синовиальной жидкости «Ферматрон» или «Нолтрекс», однако если она достигла критической отметки, поможет только эндопротезирование сустава.
Протезы синовиальной жидкости помогают избежать инвалидности при коксартрозе
- Дисплазия тазобедренных суставов.
Сегодня такой диагноз во взрослом возрасте встречается все реже, поскольку детям проводят плановые УЗИ-скрининги. Юным пациентам помогают в самом начале заболевания. Если этого не сделать, дисплазия приводит к вывихам сустава и дегенеративным изменениям в хрящевой ткани. В таких случаях артроз называют диспластическим.
- Асептический некроз головки бедренной кости.
Если по какой-то причине сосудистый пучок, снабжающий головку бедренной кости кровью, сдавливается или происходит его закупорка, сустав обескровливается и постепенно теряет кальций. В нем образуются полости – кисты, которые приводят к сильному болевому синдрому и обездвижению. На начальных этапах проблему решить легче, поэтому разбираться с причиной боли в бедре должен травматолог-ортопед.
Тазобедренный сустав может болеть из-за проблем с сосудами
- Перелом шейки бедра.
Эта травма становится следствием остеопороза – состояния, когда кости патологически теряют кальций. В молодом возрасте шейка бедра выдерживает колоссальные нагрузки, но при остеопорозе становится беспомощной. Получить такую травму пожилой человек может даже при обычном падении с высоты собственного роста или после ушиба о дверной косяк – настолько хрупкими становятся кости.
При переломе появляется резкая боль, движения в суставе нарушаются, нога становится короче и занимает неестественное положение. Травматолог-ортопед назначает рентген-обследование. Если диагноз подтверждается, сустав оперируют – при отсутствии серьезных противопоказаний со стороны дыхательной или сердечно-сосудистой системы.
Что такое перелом шейки бедра? Простыми словами – о серьезном заболевании:
https://youtube.com/watch?v=EoKbKvNmJF4
- Воспаление тазобедренного сустава – коксоартрит и коксит.
Воспаляться сустав может по разным причинам – при болезни Бехтерева, подагрическом артрите, системной красной волчанке или псориазе с поражением суставов. Боль сопровождается повышением температуры и общим ухудшением состояния. При подозрении на воспаление необходимо срочно обратиться к ревматологу. Подозрительные боли в тазобедренном суставе, и даже временный дискомфорт, особенно по утрам, должны стать поводом обратиться за помощью. Эти суставы принимают самое активное участие в хождении, в активных движениях, от них зависит дееспособность человека
Поэтому это как раз тот случай, когда важно не упустить болезнь и вовремя среагировать
Лечение коксартроза
Какое лечение коксартроза ТБС будет проведено, зависит от стадии заболевания и степени поражения. Обязательно должен быть разработан комплекс лечебных мероприятий, направленных на:
- уменьшение интенсивности боли;
- улучшение питания хрящевой ткани, запускающее процесс регенерации;
- уменьшение дефицита и улучшение качества синовиальной жидкости, возобновление ее нормальной циркуляции;
- укрепление мышц, прикрепленных к пораженному суставу; восстановление подвижности, предотвращение деформации костей;
- уменьшение нагрузки на травмированную область.
Лечение коксартроза должно быть комплексным и включать полный набор методов, доступных современной медицине. На первом и втором этапах терапия проводится с помощью медикаментозных препаратов, диеты, специальных упражнений, традиционных методов. Если патология перешла на третью стадию, то требуется хирургическое вмешательство.
Консервативная терапия
ЛФК
Для лечения коксартроза ТБС на ранних стадиях рекомендуется выполнять специальные гимнастические упражнения. Разработаны комплексы лечебной физкультуры для повышения подвижности пораженного сустава и профилактики дегенеративных процессов в окружающих мышцах.
Физиотерапия
Физиотерапевтические процедуры также используются для улучшения кровотока и питания тканей. Но любое лечение должно проводиться под наблюдением врача.
Хирургическое лечение
При неэффективности консервативной терапии показано хирургическое лечение остеоартроза ТБС. В Клиническом госпитале на Яузе проводится самая распространенная и эффективная на сегодняшний день операция при выраженном коксартрозе – эндопротезирование тазобедренного сустава (его замена современным протезом от лучших мировых производителей DePuy, Zimmer, Smith&Nephew, Biomet).
Другие методы хирургического лечения коксартроза (ДОА тазобедренного сустава):
- Артропластика – восстановление измененных костных и хрящевых структур
- Остеотомия – кости рассекаются и вновь сопоставляются в анатомически более правильном положении. Эта операция иногда позволяет сохранить сустав и подвижность в нем.
- Артродез – жесткая (неподвижная) фиксация костей металлическими скобами, винтами. Позволяет сохранить ногу, как опору, но делает ее неподвижной в суставе.
Реабилитация после операции
К концу первого дня после операции пациент начинает выполнять изометрические упражнения (напряжение и расслабление определенных групп мышц). Через 7-10 дней пациент может сидеть, вставать, ходить с костылями, как по ровному полу, так и по лестнице.
На полное восстановление уходит около полугода, в течение которых обязательно заниматься лечебной физкультурой. Далее обычно происходит полное восстановление физической активности и трудоспособности пациента.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) – это на самом деле группа заболеваний, имеющих разное происхождение, но сходных по механизму развития патологического процесса, изменениям в суставных тканях и основным симптомам. Заболевание может быть первичным (причины этого заболевания полностью не установлены) и вторичным.
Причины развития вторичного коксартроза:
- Экзогенные – факторы внешнего воздействия. Это тяжелый физический труд, занятия спортом, сопровождающиеся повышенной нагрузкой на ноги и микротравмами. Сюда же относятся последствия макротравм – переломы, вывихи, разрывы связок.
- Внутренние причины – различные общие заболевания, одним из проявлений которых является коксартроз. К таким заболеваниям относятся хронические инфекционно-воспалительные и аутоиммунные (ревматоидный, реактивный, псориатический артриты), а также обменные (подагра) патологические суставные процессы. Со временем наряду в воспалительными в суставах ног развиваются дегенеративно-дистрофические процессы – артрозо-артриты (остеоартрозы).
- Врожденные болезни – дисплазии (нарушение формирования сустава) и остеохондропатии (нарушение питания сустава с последующим некрозом кости) также могут заканчиваться коксартрозом, например, асептический некроз головки бедренной кости (болезнь Пертеса) – причины этих заболеваний точно не установлены.
- Генетическая предрасположенность – наследственные особенности строения ТБС и генетическая патология соединительной ткани.
- Возрастные физиологические процессы, сопровождающиеся гормональными изменениями, в том числе, снижением содержания женских половых гормонов (женщины болеют чаще мужчин), лишней массой тела, меньшей двигательной активностью.
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза. Уменьшается объем суставной жидкости, питающей хрящевую ткань. Суставная щель суживается.
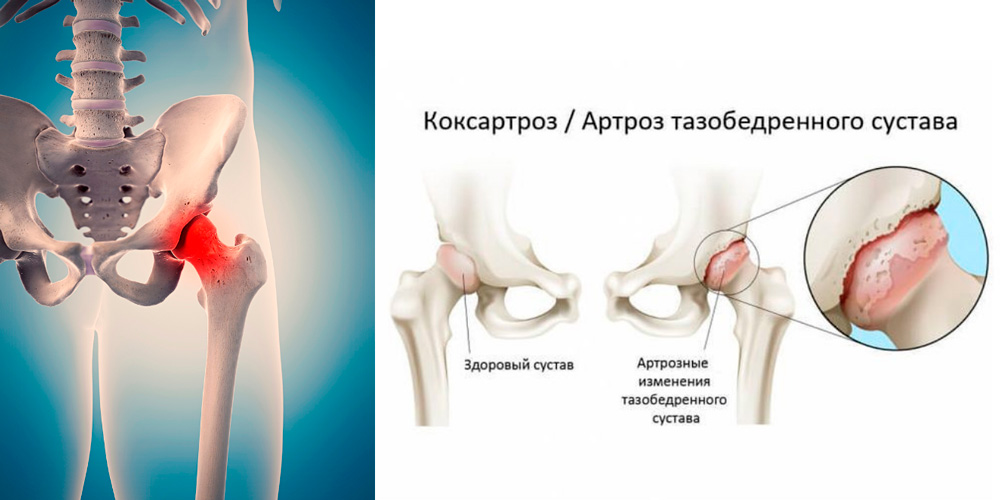 Поражение тазобедренного сустава при коксартрозе
Поражение тазобедренного сустава при коксартрозе
Это приводит к постепенному истончению, а затем растрескиванию суставного гиалинового хряща и разрастанию в подхрящевой зоне кости соединительной ткани. Кости по краям суставных поверхностей начинают разрастаться (защитная реакция), образуя наросты (остеофиты) и деформируя ногу. В суставной полости идут дегенеративно-дистрофические процессы, периодически усиливающиеся асептическим (без наличия инфекции) воспалением. Со временем суставные поверхности частично срастаются за счет разрастания соединительной ткани, это мешает ноге сгибаться, разгибаться и поворачиваться внутрь. Окружающие мышцы постоянно находятся под напряжением, защищая сустав от дополнительного травмирования и одновременно усиливая болевые ощущения, что приводит со временем к их атрофии (уменьшению в объеме).
Ограничение и болезненность движений способствуют тому, что больной принимает вынужденное положение при ходьбе со смещением таза, головки бедренной кости и оси движения в ноге. Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
В группе риска лица:
- работа которых связана с поднятием тяжестей – грузчики, профессиональные спортсмены-тяжеловесы;
- страдающие хроническими инфекционно-воспалительными заболеваниями суставов или имеющие близких родственников, страдающих с такой патологией;
- страдающие заболеваниями позвоночника – остеохондрозом, сколиозом и др.;
- имеющие лишнюю массу тела и ведущие малоподвижный образ жизни;
- в возрасте после 50 лет и старше.
Артроз: симптомы и признаки
Первые признаки артроза – это боли в суставах. Сначала это незначительный дискомфорт в суставе, но по мере прогрессирования заболевания неприятные ощущения усиливаются. Если на первых этапах артроза боль в суставе может появляться после значительной физической нагрузки, то на более поздних стадиях сустав болит даже в состоянии покоя.
При артрозе разрушается хрящевая ткань, во время движения кости соприкасаются, поэтому появляется хруст, треск в суставе. Также все чаще сустав «сковывает», движения нужно совершать через силу. Обычно это ощущение возникает после пробуждения, но стоит какое-то время подвигаться, и амплитуда движений восстанавливается.
Когда сустав полностью разрушен, он деформируется, меняет форму (деформирующий остеартроз). Из-за этого конечность, пораженная заболеванием, становится короче. Пациент с трудом передвигается, у него возникают проблемы с позвоночником.
Как возникает деформирующий остеоартроз ТБС?
ДОА (деформирующий остеоартроз) не является воспалительным, дистрофическим заболеванием хронического характера, с повреждением хрящевой ткани сочленяющихся в ней костей. Заболевание начинается с ее истончения. Происходит постепенная дегенерация хрящевой ткани и преждевременное старение. Эластичность тканей теряется, на суставных поверхностях появляются трещины и шероховатости.
Иногда хрящ стирается, обнажая кость. Затем сочленяющиеся кости начинают тереться друг о друга, без наличия «амортизации». При потере хряща костная ткань разрастается, и возникает стойкая деформация с нарушением функциональности. Когда заболевание поражает кости ТБС, речь идет о развитии коксартроза, который представляет собой патологический процесс, приводящий к разрушению хрящевых пластинок.
Отличительные особенности ДОА:
- разрушение хряща носит дегенеративно-дистрофический характер;
- костная ткань растет по краям суставных поверхностей;
- сустав деформируется в результате вышеуказанных патологических процессов.
Патология может поражать один сустав, но могут быть вовлечены оба. Деформирующий остеоартрит бывает первичным и вторичным. В первом случае причина заболевания, возможно, генетическая. Во втором случае патологический процесс возникает из-за патологий опорно-двигательного аппарата.
Диета и питание
Избыточный вес является частой причиной коксартроза ТБС, поэтому врачи рекомендуют пациентам с ожирением соблюдать диету. Снижение веса поможет уменьшить нагрузку на пораженный сустав и облегчить течение заболевания. Сбалансировать рацион следует также для улучшения питания костной и хрящевой тканей. Для поддержания нормального уровня жидкости в организме необходимо выпивать 1,5-2 литра воды в день. Из рациона исключаются блюда с высоким содержанием жиров, быстро усваиваемые углеводы, жареные, копченые, консервированные и соленые продукты.
Для восстановления хрящевой ткани организму необходимо достаточное количество белка. Ежедневный рацион должен содержать нежирное мясо, молочные продукты, куриное яйцо. Необходимый хрящевой коллаген в больших количествах содержится в блюдах, приготовленных с использованием желатина. Врачи рекомендуют при коксартрозе употреблять желе, кисель и мармелад. Для похудения диетологи советуют включать в рацион пищу небольшими порциями через короткие промежутки времени. Продукты рекомендуется варить, запекать или же готовить на пару.
Диагностика
При выставлении диагноза врач учитывает клинические проявления патологии, анамнез, результаты внешнего осмотра пациент и инструментальных исследований. Наиболее информативна рентгенография. С ее помощью оценивается состояние тазобедренного сустава, устанавливается стадия его течения, степень повреждения хрящевых тканей, а в некоторых случаях и причина развития. Если шеечно-дифизарный узел увеличен, а вертлужная впадина скошена и уплощена, то с большой долей вероятности можно предположить диспластические врожденные изменения сочленения. На болезнь Пертеса или юношеский эпифизиолиз указывает нарушенная форма кости бедра. Рентгенография позволяет вывить посттравматический артроз, несмотря на отсутствие в анамнезе предшествующей заболеванию травмы. Также используются и другие диагностические методы:
- КТ помогает обнаружить разрастания краев костных пластинок, сформировавшиеся остеофиты;
- МРТ проводится для оценки состояния соединительнотканных структур и степени их вовлечения в патологический процесс.
При необходимости внутренняя поверхность сочленения обследуется с помощью артроскопических инструментов. Дифференциальная диагностика проводится для исключения гонартроза, пояснично-крестцового или грудного остеохондроза. Боль при артрозе может маскироваться под клинические проявления корешкового синдрома, вызванного ущемлением или воспалением нерва. Исключить неврогенную патологию обычно удается с помощью ряда тестов. Артроз тазобедренного сустава обязательно дифференцируется от вертельного бурсита тазобедренного сустава, болезни Бехтерева, реактивного артрита. Для исключения аутоиммунных патологий проводятся биохимические исследования крови и синовиальной жидкости.
Антон Епифанов о диагностике:
Опасности хирургического лечения
Если консервативная терапия не дает результатов, пациенту могут назначить хирургическое лечение в условиях операционной. Практически все операции требуют госпитализации и длительного восстановления в течение долгих месяцев. Возможны такие варианты вмешательства:
- Пункция – откачивание избыточной жидкости из полости сустава, чтобы на время устранить боль и улучшить подвижность. Процедура требует многократного повторения и приносит очень кратковременное облегчение.
- Артроскопия – очистка сустава от фрагментов хрящевой ткани и промывание полости лечебным раствором. Для такой операции достаточно сделать несколько проколов, не вскрывая полости сустава.
- Околосуставная остеотомия предполагает искусственный перелом бедренной кости и ее сращивание под нужным углом. Процедура травматичная, эффект сохраняется максимум на 2-5 лет, заниматься спортом после этого нежелательно.
- Эндопротезирование – полная замена сустава с предположительным сроком службы последнего до 20 лет. Операция очень серьезная, требует длительной реабилитации, иногда вызывает осложнения, к тому же имеет ряд противопоказаний. Немаловажный момент – почти недосягаемая для многих стоимость.
Оплатить эндопротезирование может далеко не каждый
4 эффективных метода для диагностики коксартроза
Диагностировать коксартроз по субъективным ощущениям пациента невозможно. Опытные ортопеды назначают один из методов:
- Рентгенография. Снимок покажет величину суставной щели, состояние головки бедра, наличие или отсутствие остеофитов.
- УЗИ. Ультразвук уточняет стадию болезни, локализацию поражения, состояние вертлужной впадины, количество остеофитов.
- КТ. Дает те же результаты, что и рентген, но снимки получаются более подробными и объемными.
- МРТ. Послойно сканирует суставы, фиксирует малейшие изменения в структуре хряща и костей. Метод считается наиболее эффективным.
Итоги
Коксартроз – опасное для здоровья нижних конечностей заболевание, которое возникает из-за различных факторов. Его симптомы проявляются ярко, что говорит о необходимости незамедлительной консультации с врачом. Несвоевременное лечение ведёт к серьёзным осложнениям вплоть до паралича.
От коксартроза избавиться вполне возможно – необходимо лишь приложить усилия
Меры, принятые больным, позволят вылечиться от болезни или приостановить её развитие на долгие годы. Соблюдение профилактических мер после лечения позволит жить долго и счастливо без воспоминаний о таком неприятном недуге, как коксартроз.
