Заболевания тазобедренного сустава: виды и диагностика
Содержание:
- Как возникает деформирующий остеоартроз ТБС?
- Диагностика
- Что показывает рентген голеностопного сустава
- Деструкция вертлужной впадины
- Строение коленного сустава человека
- Симптомы, признаки и лечение тазобедренного коксита
- Лечение дисплазии тазобедренных суставов
- Половые особенности [ править | править код ]
- Прикрепления мышц [ править ]
- Медикаментозная терапия при этом заболевании идентична лечению артроза:
- Степени остеоартроза тазобедренного сустава
- Виды дисплазий
- Разновидности остеом
- Показания и противопоказания
- Классификация переломов пластин роста (Солтер и Харрис)
- Главные клинические проявления гонартроза
- Диагностика
- Опасность данного перелома
- Строение тазобедренного сустава
- Диагностирование
Как возникает деформирующий остеоартроз ТБС?
ДОА (деформирующий остеоартроз) не является воспалительным, дистрофическим заболеванием хронического характера, с повреждением хрящевой ткани сочленяющихся в ней костей. Заболевание начинается с ее истончения. Происходит постепенная дегенерация хрящевой ткани и преждевременное старение. Эластичность тканей теряется, на суставных поверхностях появляются трещины и шероховатости.
Иногда хрящ стирается, обнажая кость. Затем сочленяющиеся кости начинают тереться друг о друга, без наличия «амортизации». При потере хряща костная ткань разрастается, и возникает стойкая деформация с нарушением функциональности. Когда заболевание поражает кости ТБС, речь идет о развитии коксартроза, который представляет собой патологический процесс, приводящий к разрушению хрящевых пластинок.
Отличительные особенности ДОА:
- разрушение хряща носит дегенеративно-дистрофический характер;
- костная ткань растет по краям суставных поверхностей;
- сустав деформируется в результате вышеуказанных патологических процессов.
Патология может поражать один сустав, но могут быть вовлечены оба. Деформирующий остеоартрит бывает первичным и вторичным. В первом случае причина заболевания, возможно, генетическая. Во втором случае патологический процесс возникает из-за патологий опорно-двигательного аппарата.
Диагностика
Диагностические мероприятия осуществляют травматологи-ортопеды. По показаниям назначают осмотр хирургов, онкологов, других специалистов. Программа обследования может включать следующие процедуры:
- Опрос . Специалист выясняет время и обстоятельства появления болевого синдрома, его характер, периодичность, продолжительность, уточняет связь с внешними факторами, наличие других симптомов.
- Физикальное обследование . Врач оценивает внешний вид области таза, выявляет деформации, патологическую подвижность, вынужденное положение тела, исследует подвижность позвоночника и тазобедренных суставов.
- Рентгенография таза. Базовое исследование при костной патологии. Обнаруживает переломы, признаки воспаления или остеодистрофии, инфекционные очаги, новообразования.
- УЗИ . Назначается при заболеваниях мягких тканей, подозрении на симфизит в период беременности. Дает возможность уточнить локализацию и характер патологического процесса, подтвердить наличие воспаления, объемных образований, других изменений.
- Другие визуализационные методы . При недостаточной информативности базовых методик на заключительном этапе обследования проводят для детального изучения костных структур и МРТ для оценки состояния мягких тканей.
- Лабораторные анализы . Применяются для подтверждения воспалительного процесса, уточнения вида возбудителя, обнаружения специфических маркеров ревматических заболеваний.

Лечебная гимнастика
Что показывает рентген голеностопного сустава
Голеностоп страдает очень часто, поскольку стопы принимают на себя максимальную нагрузку при прямохождении. Рентген этот сустава делают обычно в трех проекциях, с нагрузкой или без нее: боковой, косой снимок и рентген пяточной кости. Иногда для уточнения диагноза и оценки состояния мягких тканей дополнительно назначают КТ или МРТ.
Рентген позволяет диагностировать:
- травмы;
- артроз голеностопа;
- артрит, синовит, подагру;
- врожденные анатомические нарушения;
- остеофиты – пяточные шпоры;
- плоскостопие;
- нарушения обмена веществ и др.
Рентген-снимок хорошо показывает состояние костей стопы
Деструкция вертлужной впадины
По статистике, переломы тазовых костей случаются у людей в возрасте 21-40 лет. Их основные причины – автомобильные аварии и серьезные бытовые травмы. Переломы вертлужной впадины составляют около 15-20% всех травматических повреждений таза. Они сопровождаются переломами и вывихами головки бедренной кости.
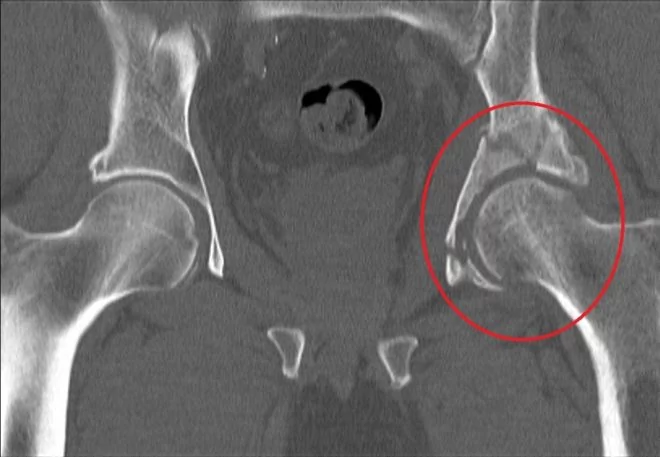
Многооскольчатый перелом.
Неосложненные переломы вертлужной впадины у людей молодого возраста лечат без хирургического вмешательства. Операция требуется при Т-образных переломах, интерпозиции обломков в суставе, невправившихся переломовывихах и массивных переломах заднего края впадины.
Строение коленного сустава человека
Колено — сложный и крупный сустав опорно-двигательного аппарата человека, позволяет нижней части ноги двигаться относительно бедра, поддерживая вес тела. Движения в коленном соединении необходимы для повседневной деятельности, включая ходьбу, бег, сидение и стояние. Колено представляет собой модифицированный шарнирный сустав, тип синовиального сочленения, которое состоит из трех функциональных отделов: надколенно-бедренного соединения, состоящего из надколенника, и находящегося передней части бедра, а также медиального и латерального сочленения большеберцовой кости, связывающие бедренную кость с голенью. Также в колене имеется хрящевая прокладка, называемая мениском, который действует как амортизатор внутри колена. В дополнение к суставной капсуле и связкам, которые поддерживают колено, есть также несколько важных структур, окружающих его, которые помогают смягчить и защитить сустав от трения. Это маленькие «мешочки» с синовиальной жидкостью, известные как бурсы.
Симптомы, признаки и лечение тазобедренного коксита
| Септический (инфекционный) артрит | Реактивный артрит | Ревматоидный артрит | Псориатический артрит | |
| Причины | Заболевание возникает, как осложняющий фактор после тяжелого инфекционного поражения, проникающего в ткань суставов с током крови | Клиническая патология обусловлена кишечной или урогенитальной инфекцией. Возможна провокация уреаплазмами, стрептококками и прочими микроорганизмами | Достоверная причина ревматоидного коксита неизвестна. Существует версия иммуногенетического возникновения клинической патологии | Редко встречающееся поражение тазобедренного сустава, обусловлено кожным поражением – псориазом |
| Симптомы | Боль в суставах, нарушение объема движений, ограничение подвижности сустава, появление красноты и припухлости в зоне поражения, повышение температуры тела до 39-40 ºС | Боль в тазобедренном суставе, повышение температурного режима, покраснение и отечность мягких тканей в зоне поражения, болезненный синдром при ходьбе или прочей физической активности | Утренняя скованность и боль в суставном регионе, повышение температуры тела до субфебрильной отметки (37-38 ºС) | Появление сухих красных бляшек на мягких тканях, образование отечности и повышение температуры, ломота в суставах |
| Лечение | Внутримышечное, внутривенное и внутрисуставное введение противовоспалительных, антисептических, жаропонижающих лекарственных средств. При необходимости проводится оперативное вмешательство | Комбинаторика лекарственных средств зависит от вида инфекционного агента | Назначается курс медикаментозной терапии противоревматическими, противовоспалительными и гормональными фармакологическими препаратами | Интенсивная медикаментозная терапия нестероидными противовоспалительными средствами |
| Прогноз | Несвоевременно оказанная медицинская помощь приводит к неблагоприятным последствиям, вплоть до летального исхода | Заболевание хорошо поддается лечению, выздоровление наступает после 5-6 месяцев медикаментозного лечения. Разрушения суставной ткани не происходит | Полностью излечить болезнь невозможно, однако медикаментозный курс лечения купирует основные болевые синдромы заболевания | Выздоровление зависит от степени тяжести и течения основной клинической патологии |
Лечение дисплазии тазобедренных суставов
Самое главное в лечении — своевременная диагностика. В Ладистен используется только современное оборудование для определения точного угла смещения и степени патологии. На начальных этапах лечение дисплазии возможно с помощью специальных ортопедических конструкций: стремена Павлика, аппарат Гневковского, подушка Фрейка и др.. Это делается до двенадцати месяцев. Постоянное ношение конструкций — неотъемлемая часть лечения. При отсутствии позитивных результатов к году рекомендовано хирургическое вмешательство.
В Интернете много статей о лечении дисплазии: от широкого пеленания до инвазивных процедур. Помните, при малейшем подозрении на врождённый вывих, поспешите на консультацию к профессионалу, а не занимайтесь народной медициной. Это может усугубить ситуацию.
При этой патологии нельзя терять время. Опытный врач-ортопед точно и качественно диагностирует болезнь, назначит правильное лечение.
Половые особенности [ править | править код ]
В строении таза у взрослого человека чётко прослеживаются половые особенности: женский таз более широкий и уплощённый, чем у мужчин, полость малого таза у женщин также больше. С 1991 года учёными широко применяется схема дифференциации пола по качественным признакам костей таза , предложенная литовским учёным Антонасом Гармусом .
Размеры и форма таза имеют важное значение для родового процесса и подлежат измерению и оценке у всех беременных. Для определения размеров таза пользуются измерительным инструментом — тазомером Мартина, а также мануальным исследованием через влагалище
Прикрепления мышц [ править ]
Несколько мышц прикрепляются к бедренной кости , включая внутренние мышцы таза , мышцы живота , мышцу спины , все ягодичные мышцы , мышцы боковой ротатора группы , подколенное сухожилие мышц , мышцы два из переднего отсека бедра .
Мышцы живота править
- Брюшной полости наружной косой мышцы прикрепляется к подвздошной кости .
- В брюшной внутренней косой мышцы прикрепляется к Pecten лобка .
- Поперечная мышцы живота прикрепляется к лобковой гребень и гребень лобок через совместное сухожилие
Мышцы спины править
Многораздельной мышцы в области крестца прикрепляется к медиальной поверхности задней верхней подвздошной ости , на задних подвздошных связок и несколько мест для крестца.
Ягодичные мышцы править
- Большая ягодичная мышца отходит от задней ягодичной линии внутренней верхней подвздошной кости и грубой части кости, включая гребень подвздошной кости, фасцию, покрывающую среднюю ягодичную мышцу ( ягодичный апоневроз ), а также крестец, копчик, мышцы, выпрямляющие позвоночник ( поясничная фасция ), крестцово-бугристая связка .
- Средняя ягодичная мышца : берет начало на наружной поверхности подвздошной кости между гребнем подвздошной кости и задней ягодичной линии выше, и передней линии ягодичной ниже. Средняя ягодичная мышца также происходит от ягодичного апоневроза, покрывающего ее внешнюю поверхность.
- Минимальная ягодичная мышца начинается между передней и нижней ягодичными линиями и от края большой седалищной вырезки .
Боковая ротаторная группа править
- В грушевидной мышце берет начало от верхнего края большей седалищной вырезки (а также совместной крестцово капсулы и sacrotuberous связки и частей позвоночника и крестца.
- Верхняя близнецовая мышца возникает от внешней поверхности седалищной ости
- Внутренняя запирательная мышца отходит от внутренней поверхности переднебоковой стенки тазовой кости, где она окружает большую часть запирательного отверстия , прикрепляется к нижним ветвям лобка и седалищной кости, а сбоку — к внутренней. поверхность тазовой кости ниже и позади края таза , достигая от верхней части большого седалищного отверстия вверху и сзади до запирательного отверстия внизу и спереди. Он также возникает от тазовой поверхности запирательной мембраны, за исключением задней части, от сухожильной дуги и в небольшой степени от запирательной фасции , которая покрывает мышцу.
- Нижняя близнецовая мышца возникает из верхней части бугра седалищной кости , непосредственно под канавкой для внутреннего запирательного сухожилия.
- Обтуратор externus мышцы возникают от края кости сразу вокруг медиальной стороны запирательного отверстия, из ветвей лобка и нижней ветви седалищного; он также возникает из медиальных двух третей наружной поверхности запирательной мембраны и из сухожильной дуги.
Подколенные сухожилия править
- Длинная головная двуглавая мышца бедра возникает из нижнего и внутреннего вдавления задней части бугристости седалищной кости , общего для нее и полусухожильного сухожилия , а также из нижней части крестцово-бугристой связки ;
- Полусухожильная возникает из нижней и медиальной впечатление на бугра седалищной кости, на сухожилие , общие для него и длинной головки двуглавой мышцы бедра; он также возникает из-за апоневроза, который соединяет прилегающие поверхности двух мышц примерно на 7,5 см. от их происхождения.
- Полуперепончатое возникает из нижнего и медиального впечатления на бугре седалищной кости
Передний отдел бедра править
- Прямая мышца бедра мышцы возникает двумя жилами: один, передней или прямой, от передней нижней подвздошной ости; другой, задний или отраженный, от бороздки над краем вертлужной впадины.
- Портняжной мышцы возникает при сухожильных волокон из передней подвздошной ости,
Медикаментозная терапия при этом заболевании идентична лечению артроза:
- обезболивающие;
- противовоспалительные;
- хондропротекторы для питания хрящевой ткани (выпускаются в капсулах, таблетках и мазях);
- средства для улучшения микроциркуляции;
- дополнительно – глюкокортикоидные гормоны.
Медикаменты направлены на временную ликвидацию симптомов: остановить прогрессирование недуга только с их помощью невозможно. Поэтому к комплексной схеме подключают физиотерапию – тепловые процедуры, лазер, рефлексотерапию, лечебный массаж, иглоукалывание. Обязательно ограничить потребление легкоусвояемых углеводов и ввести в рацион молочное, зелень, нежирную рыбу и мясо, овощи и фрукты.
Гимнастика и лечебная физкультура при остеоартрозе тазобедренного сустава подбираются индивидуально физиотерапевтом. Выбор упражнений зависит от общего состояния здоровья и степени нарушений в суставе. В период ремиссии можно выполнять, например, такие несложные упражнения:
Степени остеоартроза тазобедренного сустава
У вас обнаружили остеоартроз еще на первой стадии? Это большое везение!
Вторая степень сопровождается воспалительным процессом, припухлостью, болью при физических нагрузках. Начинаются прогрессирующие деформации сустава, он перестает адекватно функционировать – боль усиливается. Остеофиты ограничивают подвижность, во время движений появляются характерные щелчки. На снимке заметно сужение суставной щели (выраженный остеосклероз) – примерно на треть от нормы.
Вторая стадия остеоартроза без лечения всегда перетекает в осложненную третью
Третья степень – крайне тяжелая и по субъективным ощущения пациента, и по объективным показателям. Суставная щель сужается еще больше – на 2/3 от нормы. Боль становится очень сильной и постоянной. На снимке видны крупные краевые остеофиты.
На третьей стадии обезболивающие практически не помогают
Четвертая степень – финал развития остеоартроза. Суставная щель практически исчезает или с трудом прослеживается, кости в суставах сильно деформированы и уплотнены. Тазобедренный сустав полностью обездвижен.
Виды дисплазий
Самих же дисплазий выделяют несколько видов:Зрелый сустав входит в категорию 1а и 1б и лечения не требует.
| Вид | Тип | Описание |
| Незрелый сустав | 2а | Предвывих бедра наблюдается при незрелости суставов. До 3 месяцев это норма у большинства детей. Серьезные нарушения отсутствуют, но уж нужно наблюдение. Типы 2б и 2в подлежат коррекции. |
| 2б | ||
| 2в | ||
| Подвывих | 3а | При подвывихе тазобедренного сустава рентген показывает смещение головки к верху и в сторону. Она все еще контактирует со впадиной, но лечение необходимо. |
| 3б | ||
| Вывих | 4 | Головка бедренной кости находится вне впадины. Необходима операция |
Зрелый сустав входит в категорию 1а и 1б и лечения не требует.
При дисплазии тазобедренных суставов тип 2а, лечение не проводят до 3 месячного возраста, так как это считается нормой.
Разновидности остеом
В зависимости от происхождения остеомы бывают:
- Гетеропластические – формируются из соединительной ткани. Сюда относятся остеофиты. Обнаруживаются не только на костях, но в мягких тканях и органах – в диафрагме, местах крепления сухожилий, оболочках сердца и др.
- Гиперпластические – формируются из костной ткани. В эту группу входят остеоидные остеомы и остеомы.
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
- Внутренние называются «эностозы», они вырастают в канал костного мозга. Обычно одиночные, кроме остеопойкилоза. Не дают симптомов и обычно случайно обнаруживаются, когда человеку делают рентгенографию.
- Наружные называются «экзостозы». Они вырастают на поверхности костей, могут появляться без причины или из-за определенных патологических процессов. Беспричинные экзостозы обычно появляются на костях черепа, лицевых и тазовых костях. Могут не давать симптоматики и быть только эстетическим дефектом либо давить на соседние органы. В некоторых случаях случается перелом ножки экзостоза и происходит деформация костей.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Показания и противопоказания
Замену тазобедренного сустава врачи рекомендуют всем пациентам старше 70 лет с переломами и ложными суставами шейки бедра. Также эндопротезирование выполняют всем больным, у которых развился асептический некроз головки бедренной кости. Плановую замену ТБС могут выполнять пациентам с деформирующими остеоартрозами и коксартрозами III степени. Показанием к операции также являются опухолевые процессы в области тазобедренного сустава.
Противопоказания к эндопротезированию:
- тяжелая сердечная недостаточность и нарушения сердечного ритма;
- хроническая дыхательная недостаточность ІІ-ІІІ степени;
- неспособность человека самостоятельно передвигаться;
- воспалительный процесс в области тазобедренного сустава;
- наличие несанированных очагов хронической инфекции в организме;
- перенесенная в прошлом генерализированная инфекция (сепсис);
- отсутствие костномозгового канала в бедренной кости.
При наличии противопоказаний выполнять операцию по замене тазобедренного сустава опасно. Из-за тяжелых заболеваний сердечно-сосудистой или дыхательной системы больной может попросту не перенести наркоз. Наличие инфекции в суставной полости или в любой другой части тела может привести к развитию гнойно-воспалительных осложнений в послеоперационном периоде. А неспособность пациента передвигаться без сторонней помощи очень сильно затруднит реабилитацию.
Классификация переломов пластин роста (Солтер и Харрис)
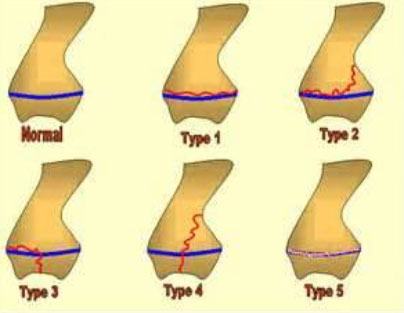 Переломы пластин роста делятся на 5 типов:
Переломы пластин роста делятся на 5 типов:
- Тип IЭпифиз полностью отделен от конца кости или метафиза, через глубокий слой пластинки роста. Пластина роста остается прикрепленной к эпифизу. Врачу необходимо провести репозицию при наличии смещения. При этом типе перелома необходима иммобилизация с помощью гипса для полноценной консолидации. Как правило, вероятность полноценного восстановления кости при этом типе перелома очень высокая.
- Тип IIЭто наиболее распространенный тип перелома пластины роста. Эпифиз, вместе с пластиной роста отделяется от метафиза. Как и при типе I,при переломах типа II обычно необходимо проводить репозицию и жесткую фиксацию гипсом.
- Тип IIIЭтот тип перелома происходит в редких случаях, как правило, в нижней части голени, в большеберцовой кости. Это происходит, когда перелом проходит полностью через эпифиз и отделяет часть эпифиза и пластинку роста от метафиза. При таких переломах нередко требуется хирургическое восстановление суставной поверхности. Прогноз при таких переломах хороший,если нет нарушения кровоснабжения отделенной части эпифиза и нет выраженных смещений отломков.
- Тип IVЭтот перелом проходит через эпифиз, через всю пластинку роста и в метафиз.При этом типе перелома необходима хирургическая реконструкция геометрии костей и выравнивание пластинки роста. Если реконструкция не будет проведена качественно, то прогноз при таком тип перелома может быть не очень хорошим. Эта травма встречается,чаще всего,в конце плечевой кости рядом с локтем.
- Тип VЭто редкий тип травмы,когда происходит дробление конца кости и пластина роста сжимается. Чаще всего,такой тип перелома встречается в колене или лодыжке.Прогноз неблагоприятный, так как преждевременное окостенение зоны роста почти неизбежно.Новая классификация, называемая классификация Петерсона различает также перелом типа VI, при котором часть эпифиза, пластина роста, и метафиз отсутствуют. Это обычно происходит при открытых ранах или переломах (травмы при применение сельскохозяйственной техники,снегоходов, газонокосилки или при огнестрельных ранениях). При VI типе перелома обязательно требуется хирургическое вмешательство, и большинстве случаев бывают необходимы поздние реконструктивные или корректирующие операции. Рост костей почти всегда нарушен.
Главные клинические проявления гонартроза
Артроз коленного сустава чаще имеет вторичный характер – развивается после травм. Заболеванию больше подвержены женщины, которые страдают варикозным расширением вен и имеют лишний вес. Процесс часто носит двусторонний характер, но может проявляться и с одной стороны. Это, однако, не исключает начальные дегенеративные процессы и во втором суставе.
- Боль ощущается с внутренней или передней стороны колена.
- Наиболее остро дает о себе знать при ходьбе, особенно по лестнице.
- При активных движениях слышен хруст.
- Утренняя скованность продолжается не дольше 30 минут.
- У 30-40 % наблюдается «симптом выдвижного ящика» – ослабление боковых связок коленного сустава.
Гонартроз развивается чаще у женщин с лишним весом или варикозом
Диагностика
Диагноз остеоартроза плеча основан на определенном наборе симптомов, результатах физикального обследования и изменениях костей, которые видны на рентгенографии. Типичным симптомом является прогрессирующая боль, связанная с физической активностью, с локализацией внутри сустава или кзади. По мере прогрессирования болезни, боль в ночное время начинает беспокоить все чаще. Для многих пациентов, боль присутствует в покое и мешает спать. В далеко зашедших случаях скованность в суставе создает значительные функциональные ограничения. У молодых пациентов наличие травмы, вывиха или предыдущей операции по поводу нестабильности плечевого сустава являются факторами провоцирующими развитие артроза.
Пациенты на ранних стадиях дегенеративных заболеваний суставов могут жаловаться на незначительные боли и иметь отрицательные результаты обследований. Рентгенография может показать только незначительные изменения в кости до тех пор, пока разрушение не станет более очевидным. Единственное объективное свидетельство заболевания суставов это износ хряща, и это может быть визуализировано с помощью магнитно-резонансной томографии (МРТ). В запущенных случаях, в дополнении к болевым проявлениям, происходит потеря активного и пассивного диапазона движений. Физическое обследование может выявить наличие болезненной крепитации, увеличение сустава и отек. В тяжелых случаях, может быть слышен, и ощутим скрежет при проведении проб с нагрузкой на плечо
Во время осмотра важно исключить другие патологии плеча, которые вызывают боль. Боль, которая не индуцируется при пальпации сустава или при пассивном движении предполагает бурсит, повреждение вращающей манжеты плеча болезнь или тендинит бицепса
Потеря пассивного и активного диапазона движения может также произойти при кальцинирующем тендините или идиопатическом капсулите. Рентгенография позволяет визуализировать кальцинирующий тендинит из-за депозитов кальция во вращающей манжеты плеча. У пациентов с адгезивным капсулитом, плечевой сустав на рентгенограмме, как правило, нормальный. Утренняя скованность может быть также признаком ревматоидного артрита. Интенсивное воспаление, отек, и эритема может быть обусловлена подагрой, псевдо-подагрой, или септическим поражением сустава. В таких случаях необходимо провести лабораторную диагностику для выявления воспалительного процесса.
Методы визуализации имеют важное значение в диагностике дегенеративных заболеваний суставов. В большинстве случаев, даже обычная рентгенографии может выявить наличие остеоартрита
В самом начале заболевания рентгенологические признаки дегенеративных изменений в суставах могут включать: сужение суставного пространства, наличие небольших остеофитов, субхондральный склероз, кисты. Аксиллярные снимки обеспечивают лучшее изображение суставного пространства и помогают исключить дислокации. Переднезадняя рентгенография, с рукой, находящейся в положении абдукции в 45 градусов, может также показать ранние признаки сужения суставного пространства. Компьютерная томография может локализовать суставные дефекты. А МРТ хорошо визуализирует патологию мягких тканей и дает детальное изображение небольших изменений в суставном хряще, включая субхондральный отек.
Опасность данного перелома
Именно данная травма наиболее часто встречается в пожилом возрасте, что связано с анатомическими особенностями:
- это тонкий участок между головкой кости, находящейся большей частью внутри сустава, и идущим практически вертикально телом кости. Таким образом, на эту структуру приходится большая нагрузка;
- питается всего одной артерией, которая к пожилому возрасту «зарастает».
Последнее обусловливает невозможность самостоятельного срастания перелома в этой области. Поэтому нужно знать признаки перелома шейки бедра у пожилых людей, чтобы, с помощью своевременной помощи, избежать обездвиживания, а вместе с ним и:
- тромбоза глубоких вен бедра и голени;
- пролежней;
- гипостатической пневмонии;
- сепсиса;
- нарушения работы сердца.
 Симптомы у пожилых
Симптомы у пожилых
Основной – это боль, обладающая такими характеристиками:
- локализованная в проекции тазобедренного сустава;
- отдающая в район промежности;
- умеренная;
- ноющая;
- усиливающаяся при движении, и особенно – при опоре на поврежденную ногу;
- могущая почти полностью исчезать во время лежания.
Ощупывание пораженного тазобедренного сустава сопровождается болезненностью. А если попросить лежащего в кровати человека поднять ногу, он не сможет оторвать от горизонтальной поверхности наружный край стопы.
Боль какое-то время не мешает человеку двигаться, но заметно, что он щадит поврежденную ногу. Он делает ею небольшой шаг, не ставит ногу на пятку, старается быстро шагнуть здоровой конечностью, чтобы перенести на нее опору. Через время боль становится сильнее, и, чтобы ее не терпеть, человек старается все больше времени проводить в лежачем положении.
Кроме этого, имеются и другие симптомы. Так, в положении лежа может быть заметно уменьшение длины одной ноги относительно другой. Больная нога иногда бывает развернута носком наружу. Может быть слышно трение костных отломков при ходьбе.
Обратите внимание, первые признаки могут появиться после незначительной травмы, неловкого поворота в кровати, чихания при нахождении в неудобном положении. Поэтому всегда обращайте внимание на, казалось бы, такие незначительные жалобы своих немолодых родителей
Особенно если это мама, которой больше 55 лет. Перелом также следует подозревать в первую очередь у курящих, страдающих ожирением, сахарным диабетом, аденомой простаты пожилых людей.
Лечение данной травмы в пожилом возрасте – только оперативное (эндопротезирование). После этого обязательно составление правильной программы лечения.
Строение тазобедренного сустава
Тазобедренные суставы состоят из двух вертлужных впадин тазовой кости и пары головок бедренной кости. Форма сустава соответствует шаровидной, так как вертлужная впадина имеет вид полу шара, который заполнен жировыми тканями, а по краям имеется хрящевой ободок. Строение тазобедренного сустава обусловлено характером выполняемых функций.

Строение тазобедренного сустава
Шаровидная головка бедренной кости с покрытием из хряща шейкой бедра соединена собственно с самой костью (вертлужная впадина). Наружная поверхность сустава охватывается прочной капсулой. Внутри сустава имеются несколько связок. Например, связка головки бедра амортизирует нагрузки на кость бедра во время двигательной активности, а также защищает питающие сосуды внутри нее.
Подвздошно-бедренные связки являются наиболее прочными во всем теле человека, и толщина их составляет около 8-10 мм. Их функция заключается в торможении при разгибании и повороте бедра вовнутрь. Лобково-бедренная пара связок наоборот затормаживает отвод бедра в разогнутом положении.
Диагностирование
Вначале пациент направляется к онкологу, который осматривает пораженное место и назначает различные исследования: рентгенографию, трепанобиопсию, и, как дополнительные исследования, — МРТ, КТ и остеосцинтиграфию.
Рентгенография
Если у пациента центральная хондросаркома, то на снимке будет неправильной формы очаг разрушения, его края будут нечетки, из-за мелких очагов опухоль может принимать крапчатый вид.
Если у больного периферическая хондросаркома, то на рентгене будет видна бугристой формы контрастная опухоль, ее края будут нечетки, располагаться она будет на наружной костной поверхности. Будет неравномерное уплотнение между опухолью и нормальной костью. Опухоль может иметь крапчатый вид, кортикальный костный слой будет неровным.
Трепанобиопсия кости
При этом методе исследования забирается биоматериал из разных участков образования. Производится гистологическое исследование, в результате которого будет определена степень злокачественности рака.
