Лечебная физкультура при артрозах нижних конечностей
Содержание:
- Лечение синдрома беспокойных ног
- Чем опасна поясничная грыжа позвоночника
- Что может болеть в суставе
- Профилактика
- Рекомендуемый комплекс упражнений (через месяц после операции)
- Причины возникновения плантарного фасциита
- Диагностика анкилозирующего спондилита
- Упражнения для лечения пяточной шпоры
- Крайне ошибочны рекомендации.
- Хирургическое лечение поясничной грыжи
- Лечение
- Пяточная шпора: метод Бубновского
- Общие вопросы по хирургии стопы
- 3.Симптомы и лечение
- Факторы риска
- Показания к ударно-волновой терапии (УВТ)
- Диагностика поясничной грыжи
Лечение синдрома беспокойных ног
Лечение требует комплексного подхода. Если патология носит первичный характер, используются следующие препараты:
- противопаркинсонические средства (леводопа, бромокриптин и другие): нормализуют обмен дофамина в тканях, устраняя последствия его нехватки;
- препараты против эпилепсии (карбамазепин, фенобарбитал и т.п.);
- бензодиазепины: снимают судорожный синдром и нормализуют сон;
- местные обезболивающие средства в виде гелей и мазей (нурофен, ибупрофен, кетопрофен и аналоги);
- таблетированные противовоспалительные средства.
Препараты первых трех групп являются рецептурными. Их прием должен проводиться в строгом соответствии с назначением врача. В тяжелых случаях используются опиоидные препараты, но их применение строго ограничено.
Если заболевание возникло на фоне другой патологии, назначаются средства для устранения причины:
- метформин: препарат, нормализующий уровень сахара в крови;
- противоанемические средства, повышающие уровень железа в крови (фенюльс, феррум лек);
- препараты йода для стабилизации работы щитовидной железы;
- витаминно-минеральные комплексы при авитаминозе или нехватке микроэлементов.
Улучшить эффект медикаментозного лечения помогает физиотерапия (магнитотерапия, дарсонвализация), массаж, лечебная физкультура. Эти методики являются вспомогательными.
В долгосрочной перспективе желательно пройти курс санаторно-курортного лечения, направленный на укрепление нервной системы. Грязевые ванны, хвойные ванны, водолечение, лимфопрессотерапия – все это способствует нормализации психического состояния, улучшает сон и снижает частоту приступов.
Чем опасна поясничная грыжа позвоночника
Опасность поясничной грыжи в том, что на начальных стадиях она протекает с минимальными признаками, а затем может мгновенно проявляться сильнейшими болями и нарушениями функции различных органов.
Внимательное отношение к своему здоровью позволит своевременно обратиться к врачу и предупредить прогрессирование заболевания.
Стадии поясничной грыжи
В течении заболевания выделяют несколько стадий:
- Начальная – поясничные диски изменяются, истончаются. Симптомы: устает и побаливает поясница, мурашки по телу.
- Протрузия – растрескивание диска в поясничном отделе и смещение в сторону студенистого ядра. На этой стадии болезненность усиливается, возможно появление кратковременных корешковых болей из-за смещения диска. Больные переносят это состояние по-разному: у одних боли не слишком интенсивные и носят преходящий характер, у других – выматывающие местные и острые корешковые боли при грыже позвоночника резко снижают качество жизни.
- Разрыв поясничного диска, выпячивание студенистого ядра, сдавливание корешков нервов и спинного мозга. Появляются все характерные проявления позвоночной грыжи.
- Секвестрация – отделение от студенистого ядра отдельных сегментов (секвестров), проникновение их в позвоночный канал. Появляются симптомы раздражения и сдавливания спинного мозга: парезы, параличи, недержание кала и мочи, сексуальные нарушения.
По величине поясничные грыжи разделяют на маленькие (1 — 6 мм), средние (6 — 8 мм), большие (более 9 мм).
Возможные осложнения
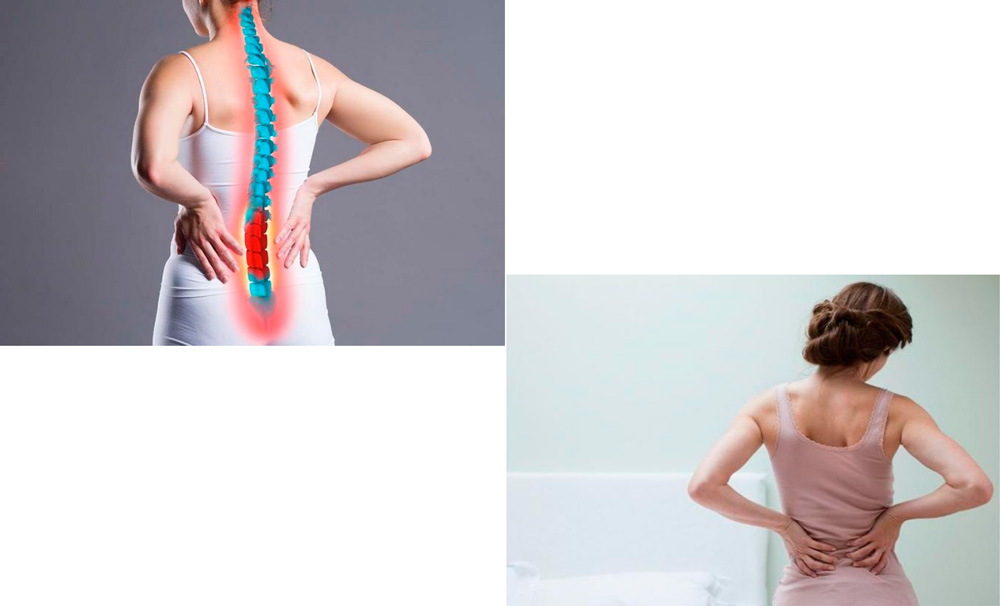 Симптоматика при межпозвонковой грыжи поясничного отдела быстро нарастает
Симптоматика при межпозвонковой грыжи поясничного отдела быстро нарастает
При отсутствии адекватного лечения позвоночная грыжа поясничного отдела может иметь серьезные последствия:
- внезапное появления сильнейших болей в поясничном отделе (люмбаго) или по ходу седалищного нерва (ишиас); чудовищную боль невозможно снять домашними способами;
- парезы и параличи – частичное или полное обездвиживание;
- такие неврологические симптомы, как нарушения чувствительности по типу «седловидной блокады» на внутренней поверхности бедер, промежности и нижней части ягодиц за счет сдавливания чувствительных нервных волокон; опасный симптом, сигнал о том, что заболевание зашло далеко;
- нарушения функции малого таза, половых органов мужчин и женщин при травмировании конского хвоста – пучка спинномозговых нервов, отходящих от окончания спинного мозга.
Даже при кратковременном появлении одного из этих симптомов нужно немедленно обращаться за медицинской помощью. Если этого не сделать, симптоматика будет быстро нарастать и последствия в виде осложнений не заставят себя ждать. Помочь такому больному будет нелегко.
Что делать при обострении
У некоторых больных поясничная грыжа достаточно долго протекает без выраженных симптомов. Периодически симптомы или исчезают совсем (ремиссия), или нарастают (обострение). Особенностью такого течения является то, что с каждым обострением ухудшается состояние фиброзного кольца. В один прекрасный день вместо легкого обострения может срезу наступить паралич или сильнейшая, сбивающая с ног боль.
Чтобы этого не произошло, поясничную грыжу нужно лечить регулярно под контролем врача, стараясь предупредить обострение или начинать лечить обострившееся заболевание как можно раньше.
Что может болеть в суставе
Нервных окончаний в хрящах и менисках нет, поэтому болеть они не могут. По сути, в суставе нет ничего, что могло бы болеть в привычном понимании. Нервы подходят не к костям, а к надкостницам – тонким оболочкам, покрывающим кость снаружи. Поэтому человек испытывает боль при повреждении кости. Что же происходит, если перелома нет?
При отсутствии перелома источником болевого синдрома могут быть связки, окружающие коленный сустав и удерживающие внутри мениски. Кроме того, нервные окончания подходят к суставной сумке, которая также может вызывать боль.
Хрящи не болят: нервных окончаний в них нет
При механической травме происходит следующее:
- травмируется сустав, связки опухают;
- организм инициирует процесс заживления – гонит кровь в поврежденную область;
- кожа вокруг сустава краснеет, сустав отекает;
- синовиальная жидкость перестает свободно циркулировать и давит на нервы в суставной сумке, что приводит к усилению боли.
Спустя какое-то время мелкие связки заживают, отек спадает, жидкость снова начинает циркулировать – боль исчезает. Так происходит, если повреждены только мелкие связки, а крупные и мениск остались целы. При повреждении мениска ситуация развивается иначе, поскольку человек не испытывает боли, а структура продолжает нарушаться.
Со временем мениск повреждается еще больше, хрящи вокруг него также деформируются, оказавшись в неблагоприятных условиях. Их поверхность постепенно истирается, что приводит к трению костей, раздражению нервных окончаний в надкостнице и как следствие – к боли. Именно так развивается артроз коленного сустава – заболевание, которое редко диагностируют на ранней стадии.
Когда человеку назначают лечение артроза или остеоартроза, состояние суставов у него уже оставляет желать лучшего. Почти наверняка в суставной сумке недостаточно синовиальной жидкости, а в условиях дефицита смазки хрящи быстро иссушиваются, трескаются и истираются. Исправить ситуацию можно внутрисуставными инъекциями заменителя синовиальной жидкости «Нолтрекс».
«Нолтрекс» – как недостающий кирпичик в строительстве дома
Препарат вводится внутрь суставной сумки и равномерно распределяется по хрящевым поверхностям. Из-за высокой молекулярной массы он не проникает внутрь, а задерживается там, выполняя функцию смазки. Noltrex не имеет в составе белков животного происхождения, поэтому не вызывает аллергии и не распознается иммунными клетками организма. Нескольких инъекций достаточно, чтобы восстановить физиологические особенности сустава на год, полтора или даже два, а значит, избавить человека от боли.
Профилактика
Развитие пяточной шпоры можно предупредить и значительно замедлить коррекцией образа жизни. Чтобы избежать проблем, связанных с воспалением подошвенной фасции, необходимо:
- носить удобную обувь на небольшом, удобном каблуке (рекомендуемая высота 2-4 см);
- использовать ортопедические стельки с супинатором;
- поддерживать массу тела на нормальном уровне, не допускать ожирения;
- обеспечить полноценное, сбалансированное питание, употреблять достаточное количество чистой воды;
- заниматься любительским спортом, приносящим удовольствие;
- минимизировать перегрузку ступней (длительная ходьба или пребывание в стоячем положении);
- периодически делать массаж стоп (упражнения аналогичны лечебному воздействию);
- своевременно и полноценно лечить нарушения осанки, плоскостопие.
При первых признаках боли в области пятки необходимо обратиться к врачу для обследования. Многие физиотерапевтические методики эффективны именно на ранней стадии и позволяют полностью избавиться от шпоры еще до того, как она сделает жизнь невыносимой.
Рекомендуемый комплекс упражнений (через месяц после операции)
Общие рекомендации:
- Вначале делайте от 1 до 5 повторений упражнений 2 раза в день, доведя до 10 повторов каждого упражнения 2 раза в день.
- Выполняйте упражнения плавно и медленно, без резких движений. Если при выполнении вы почувствуете дискомфорт или болезненные ощущения, то некоторое время не делайте это упражнение. Если такие ощущения приобретают стойкий характер, следует обратиться к врачу.
- Интенсивность нагрузок зависит от вашего самочувствия. Как только появляется боль, снижайте интенсивность упражнений.
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.
Причины возникновения плантарного фасциита
Плантарный фасциит, именуемый в народе пяточной шпорой, – воспалительно-дегенеративное заболевание опорно-двигательного аппарата, характеризующееся поражением сухожилий в области их фиксации к кости. Патологический процесс зачастую является следствием неравномерной нагрузки в зоне фиксации подошвенной связки к пяточному бугру. В результате неравномерной нагрузки возникает микротравмирование волокон подошвенной фасции. В зоне образования микротравм формируются очаги воспаления. Постепенно пораженные участки замещаются более грубой фиброзной тканью, которая травмирует окружающие ткани, вызывая хронический воспалительный процесс. Со временем участки фиброза и воспаления окостеневают, что приводит к формированию костного нароста – шипа.
Факторы, способствующие развитию плантарного фасциита:
- плоскостопие;
- ожирение, при котором нагрузка на нижние конечности существенно возрастает;
- заболевания крупных суставов: артрит, полиартрит, остеохондроз, межпозвоночная грыжа и пр.;
- эндокринные и обменные расстройства: сахарный диабет, подагра;
- сосудистые патологии, способствующие нарушению нормального кровообращения в нижних конечностях.
Плантарный фасциит часто диагностируется у лиц, которые ввиду своей профессиональной деятельности вынуждены большую часть времени проводить на ногах. Заболевание возникает в результате длительной перегрузки стопы у людей, занимающихся профессиональным спортом.
У женщин пяточная шпора возникает чаще, нежели у мужчин в связи с постоянным ношением неудобной обуви на высоких каблуках. Воспаление и дегенерация волокон подошвенной фасции в этом случае вызвана перегрузкой нижних конечностей и образованием хронических микроповреждений сухожилий.
Диагностика анкилозирующего спондилита
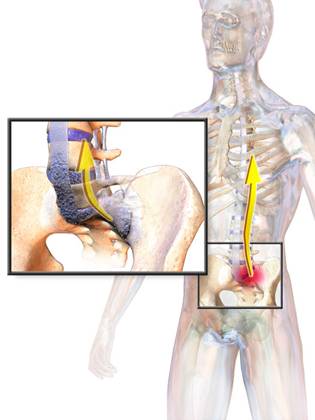 Первые признаки АС — тупая боль в пояснице или ягодицах (симптом, который встречается при многих заболеваниях). Имеет значение постепенное усиление интенсивности болей. При подозрении на АС необходимо провести рентгенологическое исследование, генетическое исследование или МРТ илиосакральных сочленений. Характерным для АС являются изменения в илиосакральных сочленениях видимых на рентгенографии, но появляются они только через несколько лет заболевания. Учитывая большую разрешающую способность компьютерной томографии и МРТ, необходимо шире использовать эти методы диагностики. Выделение гена HLA- B27 тоже помогает в постановке диагноза. Поэтому ранняя диагностика АС задача сложная и нередко требуется время для подтверждения диагноза.
Первые признаки АС — тупая боль в пояснице или ягодицах (симптом, который встречается при многих заболеваниях). Имеет значение постепенное усиление интенсивности болей. При подозрении на АС необходимо провести рентгенологическое исследование, генетическое исследование или МРТ илиосакральных сочленений. Характерным для АС являются изменения в илиосакральных сочленениях видимых на рентгенографии, но появляются они только через несколько лет заболевания. Учитывая большую разрешающую способность компьютерной томографии и МРТ, необходимо шире использовать эти методы диагностики. Выделение гена HLA- B27 тоже помогает в постановке диагноза. Поэтому ранняя диагностика АС задача сложная и нередко требуется время для подтверждения диагноза.
Упражнения для лечения пяточной шпоры
Все перечисленные задания желательно выполнять именно в приведенном порядке
Во время растяжения важно задерживать стопу в максимально натянутом состоянии примерно на 10-20 секунд
1 упражнение или разминка
Сделайте шаг вперед, поставив ступни друг за другом, на одну линию. Расстояние между пяткой передней ноги и большим пальцем позади стоящей должно составлять 30-40 см. В этом положении осуществляйте плавные приседания до появления чувства натяжения мускулатуры голеней. При этом коленный сустав должен согнуться примерно до угла в 90°. Затем поменяйте ноги местами и повторите задание.
Это упражнение считается разминочным, поскольку позволяет хорошо растянуть фасцию перед выполнением остальных гимнастических элементов. Глубину приседа можно увеличивать постепенно, чтобы не усилить боль.
2 упражнение
Передней половиной ступни встаньте на специальную приступку для степ-аэробики. Если такого приспособления дома нет, то импровизированную ступеньку можно соорудить из книг или деревянной коробки. Пятки должны свободно нависать над краем приступки.
Теперь медленно склоняйтесь вперед, упершись ладонями в стену, а пятки одновременно свешивайте вниз. Когда почувствуете выраженное натяжение, сделайте паузу. Затем неспешно вернитесь в первоначальную позицию.
3 упражнение
Для этого задания вам понадобится неширокий предмет цилиндрической формы: бутылка (лучше стеклянная), скалка. Возможно также использование мячика, хотя это менее удобно. Положите скалку на пол, поставьте на нее подошву ноги и перекатывайте вперед, до самых кончиков пальцев, и назад, до края пятки.
Это упражнение с элементами массажа хорошо стимулирует кровоток и разминает фасцию. Его можно делать длительное время, пока не появится чувство усталости в ногах.

4 упражнение
Рассыпьте по полу мелкие предметы: карандаши, камешки, скатанные кусочки бумаги, монетки. Собирайте эти мелочи, захватывая их пальцами ног. Выполнять упражнение можно стоя, работая каждой ногой по очереди. Если сложно удерживать равновесие, то разрешается сесть на стул. Твердые предметы можно заменить плотной тканью, которую тоже удобно захватывать пальцами ног.
Развитие мелкой моторики ступней полезно не только для опорно-двигательного аппарата, но и для нервной системы – оно стимулирует такие функции головного мозга, как внимание, мышление, запоминание. Поэтому такие упражнения нередко рекомендуют детям
5 упражнение
Садитесь на табурет, положите ступню одной ноги на колено другой. Захватите пальцы ступни руками и натягивайте их в тыльном направлении, стопа также должна осуществить пассивное сгибание. Выполняйте задание не менее 2 минут для каждой ноги, периодически меняя силу натяжения.
Данное упражнение отличается от других механизмом лечебного воздействия. Натяжение происходит не активно, за счет напряжения мышц ноги, а в пассивном варианте, когда растяжение осуществляется на фоне расслабленного состояния.
6 упражнение или заминка
Это задание предполагает сочетанный – активно-пассивный – механизм натяжения. Садитесь на пол вытяните прямые ноги. Зацепите ступню эластичной широкой лентой либо скакалкой и тяните ее на себя, одновременно напрягая мышцы передней поверхности голени. Задание также выполняется отдельно для каждой ступни, растягивать их одновременно не следует.
Другой вариант для данного гимнастического элемента – выполнять его стоя, зацепляя жгутом поочередно каждую ногу. Подходит не для всех, поскольку нужно длительное время поддерживать равновесие, стоя на одной ноге.
Крайне ошибочны рекомендации.
- Усиленно разрабатывать сустав.
- «Вышибать клин клином».
- «Разгонять соли».
- «Превознемогая боль» — это часто усиливает болевой синдром, провоцирует воспаление и разрушение сустава.
Не ползайте на коленях дома — это разрушает сустав!Помните – регулярные физические упражнения и расслабления помогут больше чем лекарства или массаж, покой и умеренные упражнения должны быть сбалансированы, никогда не нагружайте повреждённый участок. Сидя лёжа, стоя постоянно помните о своей осанке.В медико-реабилитационном центре «Беляево» накоплен большой опыт по реабилитации больных с патологией опорно-двигательного аппарата методам лечебной физкультуры. Занятия проводятся по индивидуальной программе, под контролем врача ЛФК, опытных инструкторов.
Хирургическое лечение поясничной грыжи
Показания для хирургического лечения грыжи позвоночника поясничного отдела:
- сильные боли, не снимающиеся введение обезболивающих средств, блокадами и физиотерапевтическими методами;
- двигательные нарушения – парезы и параличи;
- прогрессирующее нарушения чувствительности по типу «седловидной блокады»;
- недержание кала и мочи.
Вид хирургического вмешательства выбирает врач совместно с пациентом. В настоящее время существует несколько видов операций, когда удаляется диск, ядро диска, дужки позвонков разными способами с возможной последующей установкой имплантата.
Неврологи считают, что консервативное лечение грыжи позвоночника поясничного отдела более эффективно. Но есть ситуации, когда без хирургического лечения не обойтись.
Лечение
Хотя бурсит, как правило, излечивается самостоятельно и исчезает через несколько дней или недель, необходимо принимать меры, направленные на уменьшение нагрузки или травматизации. Есть пациенты, которые предпочитают перетерпеть болевые проявления, но это может привести к развитию хронического бурсита формированию депозитов кальция в мягких тканях, что в итоге приведет ограничению подвижности в суставе.
В первую очередь обычно проводится медикаментозное лечение. Препараты НПВС позволяют уменьшить боль воспаление. Возможно также применение стероидов коротким курсом (с учетом наличия соматических заболеваний).При инфицированных бурситах обязательно назначается курс антибиотиков.
Пункция воспаленной бурсы позволяет аспирировать избыточную жидкость и уменьшить давление на окружающие ткани. Инъекции анестетиков вместе со стероидами в воспаленную сумку помогают уменьшить воспалительный процесс.
Физиотерапия (ультразвук или диатермия) не только может уменьшить дискомфорт и воспаление при бурсите, но также и может расслабить спазмированные мышцы и снять воздействие на, нервы, и сухожилия. Кроме того возможно применение местного воздействия холодом или современной методики криотерапии.
Иногда при стойком бурсите и наличии болевых появлений рекомендуется хирургическое удаление воспаленной бурсы.
Пяточная шпора: метод Бубновского
Упражнения при пяточной шпоре Бубновского дают возможность оперативно снизить болевые ощущения, ускорить процесс разрушения солевых отложений
При выполнении комплекса гимнастики обращайте внимание на технику упражнений – важно, чтобы она была правильной, иначе вы рискуете себе только навредить
Упражнения Бубновского помогают в короткие сроки добиться таких эффектов:
- Укрепление мышечных тканей и связочного аппарата;
- Нормализация кровообращения;
- Вывод шлаков и токсинов, в частности, мочевой кислоты;
Лучшие результаты, конечно, гимнастика даст в том случае, если дефект незначительный, и догадаться о нем можно только при болезненности при ходьбе и хрусту в суставе. Но специалист уверен, что даже если существует необходимость оперативного вмешательства, нагрузки помогут ускорить процесс восстановления.
Врач настаивает на том, что нельзя прерывать комплекс, даже если вы ощущаете боль. Со временем она стихнет и не будет мешать выполнять комплекс.
Гимнастика делается дважды в день – утром после пробуждения и вечером. Для достижения лучшего результата рекомендуется дополнять ее сеансами лечебного массажа.
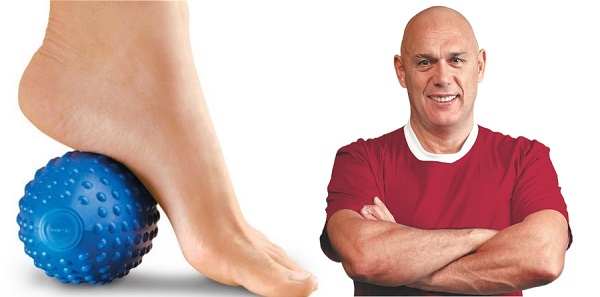
Теперь рассмотрим гимнастику для стоп при пяточной шпоре, которую советует выполнять доктор Бубновский.
Упражнение 1
Выполняется на лестнице. Ноги необходимо поставить на ступеньку таким образом, чтобы пятка располагалась в воздухе. Руками прочно держитесь за перила. Вместо ступеньки можно использовать толстую книгу, а опираться при этом на спинку поставленного перед собой стула.
- Плавно поднимайтесь, опираясь на носки и возвращаясь в исходное положение.
- Делайте упражнение не меньше 100 раз либо до ощущения жжения в мышцах.
- Для человека с низким уровнем тренированности такое количество может быть сложным, поэтому можно разбить нагрузку, к примеру, на пять подходов по 20 повторений.
Закончив упражнение, опустите стопы в тазик, наполненный холодной водой, и потопчитесь в нем 10-20 секунд. Хорошо разотрите ноги полотенцем, наденьте носки. Такая процедура будет полезна не только для пятки со шпорой, но и для всего организма, так как поможет повысить иммунную защиту.
Упражнение 2
Делается в положении сидя на полу. Оно достаточно сложное, и может тяжело даваться новичкам. Но при регулярных тренировках вы освоите его за несколько месяцев.
- Руки отведите назад и упритесь ими в пол.
- Одну прямую ногу поворачивайте вокруг оси. Колено при этом должно максимально приближаться к полу, а пятка – смотреть вверх.
- Голень и стопу нужно расположить на одной линии, ступню выпрямить.
- Руки постепенно разводите в сторону, опускаясь спиной на пол.
- Приведите ногу в правильное положение, поднимитесь, повторите то же самое для второй ноги.
- С целью более быстрой разработки мышц и суставов выполняйте упражнение ежедневно.

Упражнение 3
Это упражнение направлено на разгибание и улучшение кровообращения в проблемной области.
- Нужно взять резиновый бинт, закрепить его на неподвижной опоре, второй конец привяжите к голени.
- Сядьте в кресло, прижмитесь к его спинке.
- Ноги согните в коленях.
- Выдыхая, разогните ногу с привязанным резиновым бинтом.
- На вдохе согните и натяните резинку.
- Повторите то же самое для второй ноги.
Новичкам можно делать по 15 повторений для каждой ноги. Со временем нагрузки постепенно увеличиваются.
Эта гимнастика при пяточной шпоре может выполняться и в домашних условиях. Независимо от того, какой комплекс используется, помните, что упражнения – это часть комплексной терапии. Не ждите, что уже за неделю вы забудете обо всех симптомах. Тренироваться нужно постоянно, постепенно увеличивая нагрузку.
Из других мер лечения может потребоваться прием нестероидных медикаментов, массаж, физиопроцедуры, ортезирование, использование супинаторов, специальных подпяточников, средств для наружного применения. Также нужно использовать исключительно удобную обувь, ограничить нагрузки, при наличии лишнего веса работать над его снижением. Если консервативная терапия не дает никаких результатов, то может быть показана операция. Она предполагает рассечение подошвенной фасции в месте ее прикрепления к пяточной кости, а после – удаление шпоры. Какие меры будут уместны конкретно в вашем случае, должен определять врач.
Предлагаем посмотреть видео с упражнениями при пяточной шпоре.
Общие вопросы по хирургии стопы
Посмотреть
Посмотреть

Это категорически делать нельзя во время реабилитации после операции на стопе
Никому из пациентов не рекомендую и даже запрещаю делать – это: самостоятельно менять повязки, прибегать к помощи, там, сторонних специалистов, лениться приехать на перевязку. То…
Посмотреть

Про виды анестезии при операциях на стопе
Проводниковая анестезия под собой подразумевает – это блокада нескольких нервов вокруг голеностопного сустава. Укол делается в ткани рядом, где проходит нерв, инфильтрируется больш…
Посмотреть

Как подготовиться к операции на стопе
Госпитализация в стационар в день операции на голодный желудок, то есть, есть, пить нельзя. Это необходимо для того, что мало ли, если мы берем, что там проводниковая анестезия там…
Посмотреть
3.Симптомы и лечение
В некоторых случаях пяточная шпора проявляется бессимптомно. Как правило, на ранней стадии развития симптомом пяточной шпоры может быть лишь слабая боль в области пяток, которой человек не придает особого значения. В течение дня болевые ощущения могут исчезнуть, а потом появиться снова. С развитием этого заболевания боли становятся все сильнее и беспокоят человека при каждом его шаге. Многие люди сравнивают подобные болезненные проявления с «гвоздем или булавкой, вбитой в пятку».
Для подтверждения диагноза пяточная шпора используется рентгенологическое исследование. Обнаружение небольшого выроста на подошвенной поверхности пяточной кости будет свидетельствовать о наличии данной патологии. Так как избавиться от нее? Как вылечить пяточную шпору? Методы лечения этого заболевания будут зависеть от причины его возникновения и степени его выраженности. Как правило, лечение пяточной шпоры основано на ликвидации воспалительного процесса и болезненных ощущений.
Чаще всего врачи рекомендуют консервативное лечение при данной патологии, включающее в себя:
- снижение нагрузки на воспаленную зону при помощи ортопедических стелек, обуви и костылей;
- лечебную гимнастику и массаж, направленный на улучшение работы кровеносной системы;
- лазерную терапию, электрофорез и другие физиотерапевтические процедуры.
Лекарственное лечение пяточной шпоры подразумевает использование медикаментозных препаратов: нестероидных противовоспалительных и обезболивающих средств, а также гелей, мазей и пластырей для местного применения, обладающих противовоспалительным и рассасывающим действием. В большинстве случаев врачи отдают предпочтение таким лекарственным средствам, как Напроксен, Ибупрофен и Ацетаминофен.
Факторы риска
Факторы риска, способствующие появлению болей в стопе следующие:
Возраст
Пожилые люди больше подвержены риску появления болей в стопе. По мере старения происходит расширение и уплощение стопы. Кожа на стопах становится тонкой и сухой. Боль в стопах в пожилом возрасте может быть признаком возрастных дегенеративных заболеваний, таких как артрит, диабет, сердечная недостаточность. Кроме того, наличие проблем в стопах само может нарушить баланс в опорно-двигательном аппарате пожилом возрасте.
Косметические операции на стопе
В угоду моде некоторые женщины идут на оперативные методы лечения для улучшения формы стопы, для возможности носить обувь на высоком каблуке. Хирургические методики заключаются в укорочение пальцев стопы, сужение стопы или впрыскивание силикона в подушки стопы. Со временем последствием этих операций будет появление болей в стопе и хирурги не рекомендуют делать операции на стопе без наличия показаний.
Пол
Женщины больше подвержены сильным болям в ногах, возможно из-за ношения обуви на каблуках. В старшей возрастной группе сильные боли в ногах являются частым инвалидизирующим фактором.
Профессиональные травмы
Ежегодно в США происходит около 120 000 травм, связанных с работой. И приблизительно треть приходится на травмы стопы. Большинство заболеваний стопы таких, как артрит, деформации туннельный синдром, плантарный фасцит связаны с избыточной нагрузкой на стопу ( продолжительное пребывание стоя или ходьба на большие расстояния).
Беременность
У беременных женщин повышенный риск появления проблем в стопах из-за увеличения веса и выделения гормонов, вызывающих увеличение эластичности связок. Эти гормоны помогают в родоразрешении, но ослабляют стопу.
Спорт и танцы
Люди, которые систематически занимаются аэробными упражнениями больше подвержены таким заболеваниям как: плантарный фасцит, пяточная шпора, сесамоидит, тендинит ахиллова сухожилия и переломам. Женщины больше подвержены переломам.
Ожирение
Избыточный вес вызывает большую нагрузку на стопу и ведет к травматизации мягких тканей, суставов, связок, что может приводить развитию тендинита или плантарного фасцита.
Показания к ударно-волновой терапии (УВТ)
- Кальцинирующий тендиноз надостного сухожилия (синдром надостной мышцы) заболевание сухожилия надостной мышцы, сопровождающееся ее кальцинированием.
- Синдром верхушки и собственной связки надколенника, травматическое повреждение связочного аппарата колена.
- Трохантеропериостоз — заболевание капсулы и сухожилия тазобедренного сустава, трохантерит — воспаление тазобедренного сустава.
- Ахиллодиния, тендинит, болезненность ахиллова сухожилия и его воспаление.
- Синдром Дюпюитрена — хроническое травматическое перенапряжение мышц и сухожилий переднего края большеберцовой кости.
- Лучевой эпикондилит, воспаление головки лучевой кости в месте прикрепления мышц и связок.
- Пяточная «шпора».
- Плечелопаточный периартроз — заболевание околосуставных мягких тканей (мышц, связок и сухожилий) плечевого сустава.
- Деформирующий остеоартроз — дегенеративно-дистрофическое (возрастное) заболевание суставов.
- Посттравматические артрозы.
- Растяжение связок и микронадрывы мышц.
- Лигаментозы (заболевания связок) различной локализации.
- Блоки КПС (крестцово-подвздошного сочленения).
- Триггерные и мышечно-тонические боли при остеохондрозе.
- Замедленная консолидация переломов.
- Контрактуры мышц при ДЦП.
- «Диабетическая стопа».
Противопоказаниями для УВТ является беременность, наличие у пациента кардиостимулятора, прием пациентом антикоагулянтов, острые инфекции.
Статьи, которые могут быть Вам полезны
- Терапия ударно-волновая экстракорпоральная радиальная
- Ударно-волновая терапия при лечении боли
Диагностика поясничной грыжи
Чтобы назначить правильное лечение, больному необходимо провести обследование и установить окончательный диагноз. С этой целью врач проводит осмотр пациента и назначает следующие инструментальные исследования:
- Магнитно-резонансная томография (МРТ) – идеальный метод для выявления грыжи поясничного отдела, позволяющий увидеть мягкие ткани – диски;
- Компьютерная томография (КТ) – позволяет рассмотреть состояние костных тканей позвоночника и по косвенным признакам определить наличие грыжевого выпячивания;
- Рентгенография позвоночника в двух проекциях – грыжу можно выявить только по косвенным признакам.
Без обследования поставить диагноз межпозвоночной грыжи и назначить полноценное лечение невозможно. Не стоит сидеть дома и дожидаться осложнений, обращайтесь к врачу как можно раньше.
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи
