Склеродермия
Содержание:
- Профилактика
- Облезает кожа на пальцах рук, какими болезнями это вызвано?
- Салонные процедуры
- Какие болезни вызывают появление язвочек на половых органах
- Причины муковисцидоза
- Средство при шелушении кожи «Эмолиум»
- Гипс или другие материалы?
- Что делать, если шелушится кожа?
- Причины возникновения заболевания
- Болезни, вызывающие пятна на половых органах мужчины
- Дополнительные меры
- Пластическая хирургия для уменьшения носа
- Дифференциальная диагностика
- Диагностика муковисцидоза
- Классификация паронихии и основные симптомы
- Что такое гипергидроз
- Причины шелушения – внешние факторы и неправильный уход
Профилактика
Уход за кожей рук должен войти в привычку, подобно ежедневной чистке зубов. Забота о них важна не только в эстетическом смысле, но и в практическом. Кожа выступает естественным барьером и препятствует проникновению в организм чужеродных объектов, в том числе микроорганизмов. Для сохранения красоты и хорошего состояния рук достаточно простой профилактики:
- замените обычные очищающие средства на крем-мыло – оно содержит ухаживающие компоненты в составе и бережно относится к коже;
- после мытья промакивайте руки бумажными салфетками или полотенцем, чтобы остаточная влага при испарении не пересушивала кожу;
- пользуйтесь перчатками во время мытья посуды и уборки по дому;
- защищайте руки от мороза при выходе на улицу;
- используйте восстанавливающий крем, балуйте кожу ухаживающими ванночками.
Облезает кожа на пальцах рук, какими болезнями это вызвано?
Все вышеперечисленные пункты – это только самые относительно безопасные и безобидные причины, по которым на пальцах рук у взрослых и детей слезает кожа. Но ведь существует еще ряд опасных дерматологических заболеваний, способных причинять существенный вред здоровью человека. О них необходимо знать, чтобы вовремя забить тревогу и обратиться к дерматологу.
 Сухая экзема – одна из основных причин, почему облазит кожа на пальцах рук. Само название уже отображает симптоматику: эпидермис становится слишком сухим и начинает шелушиться. При этом больной постоянно испытывает желание почесать пораженные места (в данном случае – это пальцы). Однако делать этого не стоит, чтобы не занести инфекцию.
Сухая экзема – одна из основных причин, почему облазит кожа на пальцах рук. Само название уже отображает симптоматику: эпидермис становится слишком сухим и начинает шелушиться. При этом больной постоянно испытывает желание почесать пораженные места (в данном случае – это пальцы). Однако делать этого не стоит, чтобы не занести инфекцию.
Чесотка, вызванная чесоточным клещом, паразитирующим как на поверхности кожных покровов, так и в нижележащих тканях. Вызывает появление таких неприятных симптомов, как зуд, жжение, красные точечные высыпания, которые зачастую локализуются на спине, животе, пальцах рук и ног.
Если вы заметили, что у ребенка облезает кожа на подушечках пальцев, а также на тыльной стороне рук, обязательно обследуйте его тело на наличие маленьких «ходов» под кожей: наличие подобных следов будет означать подтверждение диагноза «чесотка». В таком случае показана консультация у дерматолога. Он поможет подобрать безопасное, но в то же время безопасное лекарственное средство для быстрого избавления от заболевания.
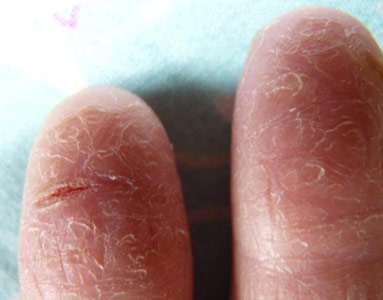
Облазит кожа на кончиках пальцев рук — возможно, это кандидоз. Подобное заболевание может поражать не только половые органы человека, но также его кожные покровы. Заболевание носит инфекционный характер и может встречаться как у взрослых, так и у детишек
Именно поэтому необходимо обратить внимание на тревожные признаки этой патологии
Если у больного облазит кожа на пальцах рук, появилось шелушение, сильный зуд и невыносимое жжение, необходимо обратиться к врачу. Кандидоз кожных покровов представляет не меньшую опасность, чем генитальный, поэтому лечить его нужно своевременно, чтобы не инфицировать окружающих.
Шелушатся подушечки пальцев у ребенка и взрослого — главные симптомы грибковой инфекции. Грибок поражает не только ногти и кожу на ногах, но также пальцы рук. Особенно часто очаг инфекции располагается в перепонках между ними, вызывая жуткий зуд, шелушение, неприятный запах
Это дерматологическое заболевание передается при близком контакте, поэтому, общаясь с маленьким ребенком, необходимо вести себя крайне осторожно
https://youtube.com/watch?v=hmU4XzUdbMI
Кожа младенцев еще слишком нежная, она легко поддается инфицированию всевозможными вирусами или бактериями. Если вы заметили, что у ребенка пожелтели ноготки и облазит кожа на подушечках пальцев, необходимо провести первичную обработку пораженных участков. Для этого используется обыкновенный мандарин. В нем содержится много полезных кислот, способных пагубно воздействовать на грибок, не причиняя при этом никакого вреда эпидермису ребенка. После обработки пальцев соком этого цитрусового, ручки малыша необходимо смазать питательным детским кремом.
Однако эта процедура поможет избавиться от грибковой инфекции только на рани стадиях ее развития. В более поздней фазе он не даст должного результата.
Салонные процедуры
-
1
Микротоковая терапия позволяет оптимизировать обменные процессы в клетках кожи. Воздействие происходит слабыми электрическими импульсами, что улучшает лимфодренаж. Обычно для достижения результата хватает 5–8 процедур.
-
2
Мезотерапия — витаминные инъекции с аминокислотами и минералами. Процедура способствует увлажнению кожи, и шелушение постепенно проходит.
-
3
Биоревитализация — эффективный способ насытить кожу гиалуроновой кислотой и запустить процесс синтеза коллагена и эластина, а также увлажнить эпидермис.
Мезотерапия и биоревитализация проводятся только на лице, зоне декольте и кистях рук.
Какие болезни вызывают появление язвочек на половых органах
| Заболевание | Вид высыпания | Особенности |
| Генитальный герпес – инфекция, передающаяся половым путем. | На коже появляются воспаленные участки, на которых впоследствии выступает пузырьковая сыпь. Затем на ее месте образуются болезненные язвочки. | Герпетическое поражение сопровождается зудом, воспалением, субфебрильной лихорадкой, гриппоподобными симптомами. Заболевание часто рецидивирует. |
| Сифилис | Первая стадия этого заболевания сопровождается появлением язвы – твердого шанкра. Иногда таких изъязвлений может быть два или более. | Язвочки не болят и сами постепенно затягиваются. Однако болезнь при этом не исчезает, а переходит на следующую стадию, постепенно поражая весь организм. |
| Мягкий шанкр (венерическая язва) | Заболевание, которым заражаются во время пребывания в Юго-Восточной Азии. На месте внедрения возбудителя образуются пятна ярко-красного цвета с мягким дном. | Пятна болят и кровоточат. |
| Туберкулез половых органов | При этом заболевании на головке образуются язвочки, которые рубцуются, но появляются снова. | Заболевание сопровождается плохим самочувствием, снижением массы тела, проливным потом. |
Причины муковисцидоза
Основная причина муковисцидоза — это наследственная патология, которая возникает в результате мутации гена — трансмембранного регулятора муковисцидоза1. Этот ген участвует в обмене эпителиальных тканей, выстилающих пищеварительный тракт, печень, поджелудочную железу, репродуктивные и бронхолегочные органы.

Мутация гена приводит к нарушению структуры синтезируемого белка, он становится вязким и густым. Из-за застоя слизи и повышения в ней уровня хлора и натрия, эпителий желез начинает уменьшаться в размере, замещаться соединительной тканью1.
Скопление слизи создает благоприятные условия для размножения условно-патогенной флоры, поэтому резко возрастает риск возникновения гнойных осложнений и сопутствующих заболеваний. При муковисцидозе у взрослых значительно страдает репродуктивная функция.
Средство при шелушении кожи «Эмолиум»
Главное в лечении дерматологических заболеваний – это поддержка уровня увлажнения кожи, недопущение сухости и шелушения. С этой целью рекомендована продукция линии «Эмолиум». В нее входят крем, эмульсия для купания, кремовый гель для мытья.
Преимущества средств:
- подходит для ежедневного ухода за кожей;
- поддерживает естественную гидролипидную защиту кожи;
- допускается применение средства на обширных участках тела;
- удерживает влагу в клетках;
- подходят как взрослым, так и детям с первых дней жизни
Средства «Эмолиум» могут применяться для устранения различных причин шелушения кожи при беременности, в том числе в комплексном лечении экзему, атопический дерматит.
В состав средств входят мочевина, гиалуронат натрия, масла карите и макадамии, триглицириды кукурузного масла и другие полезные компоненты, способствующие нормальному увлажнению кожных покровов.
Кремовый гель «Эмолиум» прост в применении. Для этого во время душа нужно нанести небольшое количество средства на кожу, затем смыть теплой водой и промокнуть тело полотенцем. После принятия ванны или душа дополнительно наносят крем или эмульсию Эмолиум для поддержки увлажняющего эффекта.
Гипс или другие материалы?
Использование гипса немного уменьшилось с появлением стекловолоконных и полиуретановых лент и шин. Но гипс имеет определенные технические преимущества перед синтетикой, его можно клеить, гипс требует меньшего напряжения. Гипс впитывает жидкости, включая гной, кровь и пот.
 Лонгет-фиксатор для фиксации и иммобилизации верхней конечности
Лонгет-фиксатор для фиксации и иммобилизации верхней конечности
Чтобы удалить гипс, даже если пилы для гипса нет рядом, шину можно снять, намочив и размотав повязку или используя простые ручные режущие инструменты.
По сравнению со стекловолокном, гипс труднее поддерживать в присутствии влаги и труднее обеспечивать его чистоту. Производные гипса тяжелее стекловолокна и считаются более ограничительными и менее удобными. Однако при всех своих достоинствах и стоимости гипс остается для иммобилизации в некоторых состояниях материалом первой линии.
Что делать, если шелушится кожа?
К лечению проблемы следует подходить комплексно, особенно если вы не знаете точных причин неприятного явления. В первую очередь необходимо избавиться от стрессов, нервных перенапряжений, так как они также могут вызывать другие неприятности со здоровьем.
Кожа также может шелушиться из-за проблем с желудочно-кишечным трактом. Поэтому обязательно пересмотрите свой рацион, добавьте в него больше свежих фруктов и овощей, нежирного вареного мяса и рыбы. Чаще всего кожа облазит при недостатке витаминов А, В и С. Чтобы его восполнить, добавляйте в блюда достаточное количество яиц, сливочного масла, зелени, говядины, спаржи, сельдерея и персиков. Полезными для состояния кожи также считаются картофель, дыня, почки и печень.
Следите за водным балансом. Недостаток воды в организме часто вызывает пересушивание кожи. В день нужно выпивать не менее 1,5 л чистой воды. Что касается ухода за кожей, то здесь требуется не менее ответственно подойти к вопросу личной гигиены. Если вы заметили сильное шелушение, обязательно используйте только очищенную воду для принятия душа. Чрезмерно хлорированная вода негативно сказывается на состоянии кожи и может вызывать шелушение.
После мытья рук или ног аккуратно промокните их мягким полотенцем (идеально для этого подойдут одноразовые полотенца или салфетки, так как они предотвращают распространение микробов или грибков при наличии инфекции). Не выходите на улицу с влажными или мокрыми руками, а также не наносите крем перед выходом на свежий воздух, особенно зимой. Это вызывает усиленное пересушивание кожи.
Особенно ответственно следует подойти к выбору моющих, гигиенических и косметических средств. Выбирайте продукты из натуральных составляющих. При уборке пользуйтесь резиновыми перчатками, предварительно увлажнив кожу кремом для рук. При необходимости пользуйтесь специальным увлажняющим мылом вместо обычного. Приобрести его можно в любой аптеке.
При шелушении кожи ступней и ног откажитесь от искусственного белья, а также замените тесную неудобную обувь на более комфортные модели. Полезно также делать солевые ванночки и регулярно (раз в неделю) обрабатывать ступни пемзой. Некоторые косметологические компании также предлагают своим клиентам широкий выбор скрабов для пересушенной кожи.
Если ни один из перечисленных советов вам не помог, обязательно обратитесь к врачу! Помните, что излишнюю сухость и шелушение кожи могут вызывать не только безобидные факторы, но и серьезные дерматологические заболевания. Только своевременное лечение и ответственный подход к терапии смогут предотвратить ухудшение состояния и возникновение осложнений.
Причины возникновения заболевания
Руки и ногти – зона повышенного риска травматизма. Кожа, окружающая ногтевую пластинку, довольно тонкая, поэтому повредить ее легко. Воспалительный процесс, развивающийся в тканях, – результат травмирования. Женщины страдают паронихией гораздо чаще мужчин, и основная причина этого – маникюр, сделанный инструментами, не подвергшимися стерилизации. В мягкие ткани проникают такие возбудители инфекции как стафилококки, стрептококки, грибки.
Факторы, способные привести к воспалению:
- постоянное механическое воздействие на кисти рук или стопы, работа в условиях повышенных температур;
- частый контакт с агрессивными химическими веществами или холодной водой;
- заусеницы (у детей — привычка грызть ногти и кожу вокруг них);
- травмирование во время маникюра или педикюра;
- наращивание ногтей;
- неграмотный уход за кожей рук, в результате которого появляются трещины;
- слабый иммунитет;
- недостаточная гигиена;
- неподходящая или некачественная обувь, а также пользование чужой обувью;
- тромбоз, тромбофлебит и другие заболевания, при которых нарушается циркуляция крови в стопах;
- нехватка витаминов, неправильное питание;
- стресс;
- болезни эндокринной системы, особенно сахарный диабет.
Болезни, вызывающие пятна на половых органах мужчины
- Аллергический дерматит – одно из проявлений аллергии. Возникает как реакция на интимную смазку, латекс презерватива, различные парфюмерные средства. Высыпания также вызываются аллергией на лекарства и продукты питания. Тяжесть аллергических проявлений может быть различной – от мелких красных пятнышек до пузырьковых очагов, называемых крапивницей. Аллергическая сыпь может появляться на коже и слизистых, захватывая не только интимную зону, но и другие участки тела.
- Контактный дерматит, вызванный раздражением кожи гелями, мылом, синтетикой. Сыпь в виде красных пятен чешется и болит. В отличие от аллергии, при этом типе дерматита нет высыпаний на других участках кожи. Она возникает только там, где есть контакт с раздражающим веществом.
- Нейродермит – зудящий дерматоз, вызванный неправильной работой иммунной системы, гормональными нарушениями, проблемами с обменом веществ и некоторыми хроническими заболеваниями. На коже возникают высыпания в виде красных шелушащихся зудящих участков. Из-за расчесов высыпания инфицируются и гноятся. Пятна распространяются по коже интимной зоны, захватывая половые органы и область заднего прохода.
- Баланопостит – воспаление головки и крайней плоти. Причиной сыпи могут стать стафилококки, стрептококки, кишечная палочка. Баланит может быть вызван гарднереллезом. Хотя эта болезнь не считается венерической, возбудителем мужчина заражается от своей партнерши. Баланит и баланопостит, вызванные венерическими инфекциями, как правило, сопровождаются уретритом – воспалением уретры. Красные пятна на слизистой головки могут возникать при различных половых инфекциях – гонорее, хламидиозе, трихомониазе. У больного наблюдаются выделения из мочеиспускательного канала, жжение и резь при мочеиспускании, частые позывы в туалет.
- Молочница – вызывается грибком candida, сопровождается появлением на половых органах и области заднего прохода белых пятен, под которыми обнаруживается красная воспаленная слизистая. Рецидивирующий кандидоз часто наблюдается при сахарном диабете, поэтому при повторяющихся случаях молочницы нужно сдать кровь на сахар.
- Экзема – при этом заболевании на половых органах возникают отечные зудящие красные пятна, папулы и бляшки, покрытые трещинами и корочками. Отличительные черты сыпи – распространение за пределы интимной зоны.
- Паховая эпидермофития – при этом недуге, вызываемом грибком эпидермофитоном, в области паховых складок образуются красные зудящие пятна. В отличие от других заболеваний, высыпания при эпидермофитии не возникают на мошонке и половом органе. Грибок может распространяться по телу, вызывая поражение кожи, ногтей, волосистой части головы.
- Облитерирующий ксеротический баланит (склерозирующий лихен) сопровождается появлением беловато-розовых и красных пятен на головке полового члена и крайней плоти. Заболевание сопровождается сморщиванием тканей и сужением уретры. У пациентов часто возникают проблемы с эрекцией и задержка мочи.
- Витилиго – заболевание, проявляющееся нарушением пигментации. При его возникновении на коже выступают белые пятна. Высыпания безболезненны, не чешутся и не воспаляются.
- Лейкоплакия – сопровождается появлением белых пятен на слизистой половых органов. Болезнь вызывается ороговением (уплотнением) слизистой, причины которого до конца не ясны. Лейкоплакия опасна перерождением в рак, поэтому такие больные требуют врачебного наблюдения.
- Псориаз. Появляющаяся при этой болезни шелушащаяся сыпь сопровождается зудом, воспалением, болезненностью. Псориатические очаги склонны к самопроизвольному исчезновению и последующему повторному рецидиву. Высыпания при псориазе возникают не только в интимной зоне, но и на других участках тела.
Дополнительные меры
В качестве дополнения к основному лечению допустимо использовать средства народной медицины. Безусловно, применять их можно только после определения причины шелушения кончиков пальцев. Это связано с определенными запретами. Например, при паразитах или чесотке недопустимо делать теплые ванночки — это может лишь усугубить общее состояние.
Снятию зуда, раздражения и других неприятных симптомов шелушения способствует раствор ромашки, в котором необходимо не несколько минут держать руки. Усиливает благоприятное воздействие ряд других трав, например, череда или календула. Не менее эффективной является морская соль для теплых ванночек.
Важно помнить:
- воду для ванночек не рекомендуется нагревать до высоких температур, достаточно примерно 38-42 градусов;
- после восстановительной процедуры необходимо промокнуть покров мягким полотенцем с плотным ворсом;
- для обтирания недопустимо применять изделия из жестких материалов, а также тщательно растирать детскую кожу.
Даже здоровые, но уже сухие пальчики или ладошки, рекомендуется для дополнительного увлажнения смазывать кремом. Допустимо использовать масляные растворы или, например, поливитаминные составы. Они не только увлажнят эпидермис, но и будут способствовать его полноценному питанию.
Еще одним значимым фактором является гигиена рук и ног, соблюдение которой принципиально важно для выздоровления. Если же ранее уже обнаруживались грибковые заболевания, необходимо приобретать обувь или одежду исключительно из натуральных материалов
При этом настоятельно рекомендуется обратить внимание на то, что у ребенка должны быть индивидуальные полотенце и постельное белье. Чтобы исключить рецидив, потребуется простирывать их исключительно в горячей воде, дополнительно можно использовать антисептики
Пластическая хирургия для уменьшения носа
Операции проводят с 18 лет. Рекомендуемая верхняя возрастная граница – 40 лет. Проводятся следующие варианты операций:
- уменьшение кончика;
- устранение горбинки;
- сужение спинки;
- сокращение объема и ширины крыльев;
- уменьшение высоты переносицы;
- сокращение длины.
Обычно перед ринопластикой проводится компьютерное 3D-моделирование, чтобы пациент заранее знал, как он будет выглядеть. Это также дает возможность внести изменения в первоначальные пожелания и выбрать оптимальную технику проведения вмешательства.
Операции делаются по-разному, вот несколько примеров:
- Уменьшение ширины. Такая операция может включать коррекцию кончика и спинки или только переносицы. Радикальная ринопластика – это остеотомия, то есть работа с костной тканью – рассечение, перенаправление, смещение, фиксация. Все это позволяет сузить спинку. Еще один вариант – сужение переносицы сочетанием остеотомии и трансплантации хряща. Также сузить переносицу можно одной лишь трансплантацией хряща. Материал для операции берут из ребер и придают ему нужную форму.
- Исправление «картошки», то есть полное ремоделирование кончика. Если нос слишком большой из-за широко расставленных крыльев, то их стягивают специальными нитями. Если слишком крупные внутренние стенки, то сначала удаляют лишние ткани, а потом сшивают. Когда присутствует слишком толстая кожа, то коррекцию делают путем устранения избытка хряща, корректируя при этом крылья.
- Уменьшение крыльев. Делается путем наложения специальных швов на нижнюю часть колумеллы с последующим скреплением крыльев. Излишек кожи иссекается. Если же крылья чрезмерно большие, но у основания на боковых частях делают клиновидные разрезы, а потом сшивают их. Так уменьшается не только размер крыльев, но и ноздрей.
- Уменьшение длины. Идеальным считается соотношение длины спинки к расстоянию от кончика до основания 3 к 1. Операция может быть проведена двумя способами. В первом случае отрезают боковые хрящи и нижнюю часть перегородки. После этого швом подтягивают к середине края. При большой диспропорции проводят второй вариант операции. В области перегородки сокращают хрящ, чем и достигается соответствие формы и размеров.
Дифференциальная диагностика
Шелушение — это очень распространенный симптом при многих дерматологических заболеваниях. Для постановки точного диагноза врач исключает все внешние факторы воздействия и учитывает сопутствующие симптомы. В ходе диагностики исключают или подтверждают следующие заболевания:
- Атопический дерматит. На разных участках кожного покрова образуется много очагов воспаления. Ребенок постоянно испытывает зуд. В острой фазе элементы становятся ярко-красными, присутствуют чешуйки, бляшки. В фазе неполной ремиссии обнаруживается сыпь телесного цвета. Эти участки кожи очень сухие и шелушатся.
- Ихтиоз (диффузная кератома). Заболевание кожи, для которого характерно нарушение процесса ороговения. Сухая кожа шелушится, а в тяжелых случаях патологического процесса на ней образуются чешуйки. Такое заболевание может быть врожденным или приобретенным.
- Себорейный дерматит. У 50 % новорожденных на коже головы обнаруживают красноватые или желтые чешуйчатые пятна. Также нередко появляются специфические «молочные корочки». При себорейном дерматите у более старших детей довольно часто присутствует перхоть.
- Эксфолиативный кератолиз. При данной патологии имеются симметричные очаги шелушения на ладонях, поверхности пальцев или на стопах. Перед отшелушиванием на коже появляются пузыри, заполненные воздухом. Эта патология особенно усугубляется в летнее время у детей с повышенной потливостью рук.
Врач тщательно расспросит родителей с целью сбора анамнеза и произведет физикальный осмотр. Также он порекомендует выполнить гистологический анализ образца кожных покровов.
Дополнительно обследование может включать следующее:
- анализ крови, с целью исключения инфекционной патологии;
- анализ кала, чтобы исключить наличие паразитов;
- обследование у нескольких смежных специалистов.
Чтобы установить истинную причину шелушения, ребенка могут направить к: аллергологу, гастроэнтерологу, эндокринологу, неврологу.
Диагностика муковисцидоза
Для диагностики муковисцидоза могут понадобиться как лабораторные, так и генетические обследования. Генетические исследования обладают высокой информативностью и позволяют заподозрить развитие болезни почти сразу после рождения. На данный момент обнаружить заболевание можно еще до рождения ребенка при неонатальном скрининге.
Для того, чтобы с уверенностью говорить о наличии у человека муковисцидоза, врач должен диагностировать следующие показатели1:
- наличие пороков бронхов или присутствие в бронхах густой и вязкой мокроты;
- положительные результаты потового теста;
- наличие ферментной недостаточности поджелудочной железы;
- случаи муковисцидоза в семье.
Классификация паронихии и основные симптомы
Характерные формы
- Простые виды паронихии проявляются как самостоятельная форма заболевания, не являющаяся следствием осложнения других болезней. Кожа вокруг ногтя краснеет, отекает, появляются незначительные болевые ощущения. Как правило, при хорошем иммунитете организм за несколько дней справляется с простой формой паронихии, обращение к врачу не требуется.
- Гнойная (пиококковая) форма развивается при попадании в ткани микроорганизмов (стафилококков, стрептококков). Начинается заболевание с появления отека и пульсирующей боли. Через пару дней происходит нагноение мягких тканей. Выздоровление начинается после вскрытия гнойника. Иногда абсцесс может перейти на кисть, крайне редко – распространиться по организму, поражая внутренние органы.
- Кандидамикотическая форма – спровоцированная грибками рода кандида. Ногтевой валик лишается внутреннего слоя, ограждающего ноготь от повреждений. Данная форма относится к хроническим, сопровождается незначительным воспалением. Гнойный процесс, как правило, отсутствует или не сильно выражен. Когда грибки затрагивают не только кожу, но и пластину ногтя, она начинает слоиться, крошиться, утолщается, меняет оттенок. Чаще всего воспалением в хронической стадии страдают работники кондитерской отрасли.
- Язвенная форма – обычно вызывается патогенными микроорганизмами или веществами бытовой химии, температурным воздействием, травмами, экземой или псориазом. Язвенная паронихия иногда проявляется как осложнение простой формы. На коже вокруг ногтя образуются язвочки, которые могут стать причиной вторичного заражения.
- Роговая форма – встречается нечасто, в основном у больных сифилисом, характеризуется появлением гиперкератозных папул.
- Сухая форма – отличается слабовыраженным воспалением и отсутствием процесса нагноения. Ногтевой валик при этом заметно огрубевает и шелушится.
- Турниоль – форма, при которой через ранки, заусенцы в ткани попадают бета-гемолитические стрептококки, стафилококки, грибковая микрофлора. На коже появляются неплотные пузырьки, содержимое которых начинает гноиться. После вскрытия пузырьков вокруг ногтя остаются ранки в виде подковы. Возможно появление таких симптомов как слабость, повышение температуры тела. Турниоль опасен полной отслойкой ногтя, развитием лимфаденита.
- Экзематозная и псориатическая формы – ногтевой валик отекает, слегка воспаляется, появляются пузырьки, шелушение, кожа становится толстой. Когда везикулы вскрываются, образуются корочки. Ногти приобретают решетчатую поверхность, продольные бороздки, желтеют, крошатся и слоятся.
При развитии гнойного процесса самостоятельно вскрываются лишь самые маленькие гнойники. Поэтому, чтобы избежать абсцесса, необходимо как можно скорее обратиться за медицинской помощью.
Что такое гипергидроз
Гипергидроз – повышенное потоотделение, которое приводит к формированию патологий кожи. В зоне стопы создается участок с постоянной повышенной влажностью и температурой, комфортной для размножения бактерий. Это становится причиной появления неприятного запаха, отслаивания кожи на больших участках.
Основные причины развития гипергидроза:
- нарушения в работе щитовидной железы;
- ношение неудобной обуви с плохой вентидяции;
- применение некачественных кремов на базе синтетических основ, формирующих воздухонепроницаемую пленку на поверхности кожи.
Основной проблемой при гипергидрозе становится плотная и набухшая кожа. Ее сложно обрабатывать аппаратными методами. Для снятия основных симптомов рекомендуется присыпать поврежденные участки детской присыпкой или тальком.

Для лечения гипергидроза используют антисептические составы на спиртовой основе. Обработку можно выполнить в косметическом салоне. После гигиенической обработки ноги вытирают и обрабатывают тальком. Подготовленные стопы обрабатывают аппаратными методами с использованием фрез с жесткостью 100-280 грит. После завершения процедуры мастер обязательно даст рекомендации.
Общие рекомендации:
использовать рекомендованный специалистом дезодорант;
носить обувь и одежду из натуральных материалов;
тщательно ухаживать за обувью;
регулярно выполнять гигиенические процедуры для ног не менее двух раз в день.
особое внимание уделить состоянию стелек.
Причины шелушения – внешние факторы и неправильный уход
Итак, какие причины шелушения кожи на лице? Существует три типа кожи: жирная, нормальная, сухая. Обладательницы сухой кожи страдают шелушением чаще остальных. Это закономерно
Однако, если со временем ситуация усугубляется, следует обратить внимание на следующие факторы
 почему шелушится кожа на лице
почему шелушится кожа на лице
Одним из них является недостаток влаги в организме. Ветра, морозы, испепеляющее солнце, сухой воздух в помещениях в отопительный период – все это иссушает кожу, заставляя ее шелушиться. Поэтому следует всячески избегать подобных воздействий окружающей среды и усилить уход за кожей.
Ухаживая за лицом, важно помнить, что чрезмерное частое умывание (особенно горячей водой), а также использование мыльных средств может негативно сказаться на коже, вызвать сухость и раздражение. Если своим уходом вы добились обратного эффекта, не отчаивайтесь! Замените обычное мыло на увлажняющее средство для кожи и воспользуйтесь питательным кремом
Это поможет коже лица восстановиться.
Если своим уходом вы добились обратного эффекта, не отчаивайтесь! Замените обычное мыло на увлажняющее средство для кожи и воспользуйтесь питательным кремом. Это поможет коже лица восстановиться.
Также воздержитесь от растирания кожи после умывания. Это может ей повредить. Лучше аккуратно промокните лицо мягким полотенцем.
Нехватка витаминов
Отсутствие в организме витаминов или их дефицит также приводит к шелушению кожи. Что следует делать в такой ситуации? Необходимо помочь организму накопить питательные вещества. Для этого включите в рацион побольше фруктов (особенно в период осенне-весеннего авитаминоза).
Аллергия
Зачастую шелушение кожи лица возникает в результате аллергической реакции на содержащуюся в средствах для умывания ланолиновую кислоту. Цветение растений, аллергенные продукты, лекарства также могут вызвать реакцию кожи.
Если проблема заключается в средстве для умывания, следует обратиться за консультацией к профессионалу. В случае непрекращающегося зуда не затягивайте с визитом к врачу. Поскольку данное явление может быть не простым раздражением, а симптомом инфекционного кожного заболевания.
Сухая кожа
Как мы уже отмечали, основная проблема кожи – это отсутствие влаги. Как ее решить? Необходимо прекратить пользоваться мылом при умывании. Рекомендуется заменить его на мягкие, очищающие, не спиртосодержащие средства, такие как:
- пенки,
- муссы,
- гели.
 причины шелушения кожи
причины шелушения кожи