Низкий пульс
Содержание:
- Причины
- Факторы риска
- Повышение температуры из-за сопутствующих заболеваний
- Высокое давление: причины, симптомы и лечение
- Возможные осложнения
- Клинические проявления
- Диагностика « стрессовых болей» в спине
- Причины СВА
- Диагностика
- Безопасное лечение шейного остеохондроза
- Как он развивается
- Симптоматика
- Лечение
- Профилактика
- Что еще важно знать о ферментных препаратах?
- Первая помощь при приступе стенокардии
- Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ БЕСПЛАТНО
- Причины заболевания «Остеохондроз»
- Критерии оценки
- Препарат Креон® 25000 при хроническом панкреатите
Причины
Факторы, приводящие к развитию шейного остеохондроза, весьма разнообразны. Они включают в себя следующее:
- ушибы и переломы позвоночника;
- статические и динамические перегрузки позвоночника;
- разнообразные ;
- неправильное распределение нагрузки на позвоночник из-за патологий стоп(-ы) и ношения неудобной обуви;
- ;
- возрастные изменения в структуре межпозвоночных хрящей;
- малоподвижный образ жизни;
- чрезмерные физические нагрузки.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 4 000
- Повторная консультация — 2 500
Записаться на прием
Факторы риска
Для того чтобы правильно выбрать терапию, необходимо провести обследование, которое покажет, что симптоматика гипертонии была вызвана именно наличием патологии в области шеи.
В этом случае необходимо выяснить, входит ли пациент в группу риска. Если человек начинает страдать от повышенного давления, не имея при этом явных проблем с позвоночником, то в некоторых случая необходимо задуматься об обследовании позвоночника на предмет начинающегося остеохондроза.
В первую очередь в группу риска входят люди, ведущие малоподвижный образ жизни, перенесшие в прошлом какие-либо травмы локомоторной системы, занимающиеся профессиональным спортом; люди, которые ежедневно подвергают свой организм серьезным физическим нагрузкам; те, кто имеет проблемы с обменом веществ, лишним весом; люди, страдающие искривлениями позвоночника, и те, возраст кого свыше сорока пяти лет.
В группе риска находятся люди, страдающие лишним весом, ведущие малоподвижный образ жизни
Даже если один из пунктов списка относится к пациенту, это серьезная причина для того, чтобы тщательно обследовать свой позвоночник.
Повышение температуры из-за сопутствующих заболеваний
Молодое поколение ведет малоподвижный образ жизни, что очень негативно сказывается на общих показателях здоровья. Деградируют не только мышцы, но и все внутренние органы. Они не в состоянии выполнять свои функции, при малейших перегрузках появляются патологические изменения. Часто такие процессы становятся причиной повышения температуры. Если описанные факторы происходят на фоне тяжелой степени остеохондроза, то вероятность увеличения температуры возрастает. Что может провоцировать такую клинику?
-
Неврозы. Повышение температуры спонтанное, никаких явных причин не описано. На состояние больного остеохондрозом влияют психологические факторы. Невроз – функциональные психогенные расстройства, имеющие обратимую форму. Но при отсутствии квалифицированного лечения могут продолжаться длительное время. Психогенные провоцирующие факторы становятся причиной повышения температуры. Если невроз на фоне остеохондроза, то резкое ухудшение качества жизни становится сильным раздражающим фактором. Температура нормализуется после того, как психика пациента успокаивается.
-
Шейно-черепной синдром. Причина повышения температуры – травмы шеи или головы, при этом состояние больного стремительно ухудшается. Если на клинику накладывается остеохондроз, то негативные последствия усиливаются. Температура уменьшается самостоятельно после острой фазы, в дальнейшем состояние пациента улучшается. Врачебная помощь требуется лишь в случаях очень тяжелых травм позвонков.
- Фибромиалгический синдром. Становится причиной появления хронических симметричных болей в области всего позвоночника. Воспалительных процессов обнаружить не удается, многие врачи считают такую патологию чисто психологической. По этой же причине может повышаться температура. Остеохондроз прямого отношения к ухудшению самочувствия не имеет, срабатывают неизученные психические механизмы.
Фибромиалгия проявляется головными болями
Высокое давление: причины, симптомы и лечение
Высоким считается давление, показатели которого превышают норму на 10% и выше. Верхнее значение – реакция сосудов при сжатии миокарда, нижнее – давление в кровеносной системе при расслабленной сердечной мышце. Для каждого возраста есть свои показатели артериального давления, считающиеся нормой. При стабильном и стойком повышении артериального давления пациент нуждается в консультации врача, который проведет диагностику и назначит лечение.
Причины
В основе повышения артериального давления лежит сужение кровеносных сосудов, вследствие чего кровоток и давление на сосудистые стенки увеличивается.
Список причин, по которым развивается повышение артериального давления, достаточно разнообразен, сюда входят:
- длительное нервное напряжение, стрессы и депрессии;
- наследственность;
- нездоровый образ жизни;
- лишний вес;
- вредные привычки;
- несбалансированное питание;
- возраст.
Нестабильное состояние нервной системы вызывает постоянный выброс в кровь гормона стресса, вызывающего ускорение сердцебиения, усиление кровотока и, в результате, давление повышается. Также к развитию гипертонической болезни ускоренными темпами приводит малоподвижный, нездоровый образ жизни, питание с преобладанием в рационе продуктов, богатых насыщенными жирами и солью. Свою лепту вносят и вредные привычки – чрезмерное увлечение алкоголем и курение вызывают спазм кровеносных сосудов и давление поднимается.
Также к причинам повышения АД относят наличие у пациента патологий и заболеваний, сопровождающихся сужением просвета, спазмом или сдавливанием сосудов.
Симптомы и признаки
Коварство патологии в том, что у больного зачастую нет выраженных симптомов. Болезнь начинает явно проявлять себя на более поздних стадиях развития и включает следующие признаки:
- учащенное сердцебиение;
- головокружение;
- головная боль;
- потемнение или мушки в глазах;
- снижение четкости зрения;
- тошнота, рвота;
- холодные конечности;
- онемение лица, рук или ног.
При наличии хотя бы одного из вышеперечисленных симптомов, нужно сразу же произвести измерение артериального давления и принимать меры для того чтобы снизить высокое давление.
Лечение патологии
Как только состояния, характеризующиеся вышеперечисленными симптомами, начинают повторяться, нужно сразу же обратиться к врачу и начинать лечение. Отсутствие терапии со временем приводит к состояниям, приводящим к летальному исходу – гипертоническим кризам, атеросклерозу сосудов, инсультам и инфарктам. Только врач в данной ситуации может назначить эффективную программу терапии.
 Обычно она заключается в комплексе мер:
Обычно она заключается в комплексе мер:
- медикаментозное лечение;
- изменение образа жизни;
- корректировка рациона питания;
- отказ от вредных пристрастий;
- увеличение физической активности.
При своевременном обращении за медицинской помощью и соблюдении рекомендаций врача, развитие гипертонии можно остановить и избежать появления более сложных патологий сосудов.
Возможные осложнения
Повышенное артериальное давление в сочетании с остеохондрозом может привести к серьезным осложнениям для организма. Последствия при отсутствии средств и своевременного лечения — плачевные последствия:
- Невозможность вести нормальный образ жизни из-за сопутствующей симптоматики патологических изменений и болевого синдрома;
- повышенный риск сердечного приступа или кровотечения;
- снижение умственной работоспособности, памяти;
- ухудшение и ненормальное зрение.
При сложном течении болезни пациент может не только стать инвалидом, но и значительно повысить риск летального исхода.
Клинические проявления
В первую очередь симптомы шейного остеохондроза выражаются в болевых ощущениях ноющего характера, локализующихся в области шеи и иррадиирующих в верхние конечности и плечи. Их «верными спутниками» являются следующие клинические проявления:
- ;
- усиление болевых ощущений при попытке повернуть или наклонить голову;
- мышечные спазмы;
- ограничение двигательной активности.
В случае, если наблюдается компрессия нервных корешков, к вышеперечисленным можно добавить следующие симптомы:
- стреляющие, режущие ;
- ощущение слабости в руке или руках;
- онемение кожи верхних конечностей;
- шейный сколиоз, искривление в шейном отделе позвоночника;
- снижение рефлексов.
При развитии синдрома позвоночной артерии, который может возникнуть как реакция на раздражение её симпатического сплетения, наблюдается следующая симптоматика:
- головокружение;
- головная боль пульсирующего жгучего характера;
- мушки и цветные пятна перед глазами.
Диагностика « стрессовых болей» в спине
Диагноз «стрессовой боли в спине» часто выставляется на основании тщательного сбора истории болезни и данных физического осмотра. Но пациентам следует быть осторожными в попытке самостоятельно диагностировать « стрессовую боль» в спине, так как болевой синдром может быть обусловлен серьезным заболеванием (например, опухолью позвоночника или инфекцией). Полноценное медицинское обследование с использованием методов визуализации, как правило, позволяет исключить более серьезные структурные причины болей в спине у большинства пациентов.
В тех случаях, когда боль в спине связана со стрессом, история появления боли в спине часто довольно вариабельна. Боль может появиться после конкретного инцидента или появиться внезапно. Например, нередко боль начинается с инцидента растяжения мышц и связок, но не исчезает вследствие воздействия эмоциональных факторов, хотя мышцы и связки уже восстановились после травмы .
Во многих случаях при МРТ исследовании могут быть обнаружены протрузии дисков или явления остеохондроза, хотя фактически причиной боли в спине является стресс. В этих случаях, результаты МРТ не являются клинически значимыми и в конечном счете эти изменения не считаются причиной боли.
Общие характеристики стрессовой боли в спине включают такие симптомы, как:
- Боль в спине и / или боли в шее
- Диффузные мышечные боли
- Болезненные точки в мышцах
- Нарушение сна и усталость
- Во многих случаях при стрессовых болях в спине пациенты жалуются на миграцию болей
В общем, симптомы стрессовой боли в спине, аналогичны тем, что наблюдаются при фибромиалгии.
По словам доктора Сарно, диагноз СНМ выставляется только тогда, когда полностью исключены органические причины боли, и в то же время есть характерные особенности СНМ.
Причины СВА
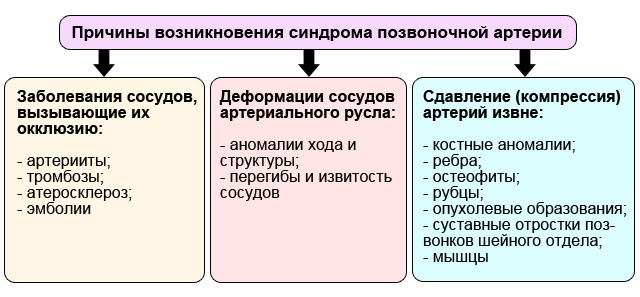
У всех пациентов можно выделить три группы причин:
- собственно сосудистые нарушения, когда протрузия или грыжа не при чём. Это заболевания позвоночных артерий, которые приводят к их окклюзии, или к нарушению кровотока. Это наличие тромбозов, это склеротическое сужение просвета, эмболии, воспаление артерий;
- врожденные и приобретенные аномалии хода сосудов, или деформация. Это перегибы, патологическая извитость, которые ведут к дефициту кровотока;
- третья причина наиболее близка к дискогенным поражениям. Это так называемая экстравазальная сосудистая компрессия.
В переводе с латинского «экстравазальный» означает внесосудистый. Что может сдавить сосуд снаружи, если он здоров? Это отростки шейных позвонков, выросшие остеофиты, межпозвонковые грыжи дисков, спайки и рубцы, опухоли, другие структурные дефекты.
Диагностика
Клиническая картина неоднозначная. Часто пациент концентрируется на симптомах, сопутствующих нестабильности артериального давления. Если осмотр проведен некачественно, правильный диагноз ставят только на 2 стадии остеохондроза шейного отдела позвоночника
Поэтому важно проанализировать, когда происходят скачки давления, в какое время, с чем они связаны

Для подтверждения диагноза, кроме стандартного обследования — анализов крови (общий и биохимия), мочи, рентгенографии, назначают УЗИ сосудов шеи. Иногда направляют на МРТ и КТ.
Не стоит игнорировать рекомендации врача. Осложнения синдрома шейной артерии достаточно серьезные. Из-за частых гипертонических кризов сосуды шейного отдела деформируются, кровоток нарушается. Кислородная недостаточность вызывает ишемию различных отделов головного мозга.
Безопасное лечение шейного остеохондроза
Какие проблемы чаще всего нам приходится разрешать:
- Ущемление артерий и вертебро-базилярный синдром (возможны в разных сочетаниях головокружение, потеря равновесия, потемнение в глазах, шум в ушах, снижение слуха, обмороки);
- Ущемление затылочного нерва (возможны затылочная боль, иногда с распространением в висок и глаз, реже выпадение волос на затылке или темени);
- Ущемление спинного мозга и его корешков. Подробнее
Чтобы восстановить нормальное самочувствие достаточно уменьшить давление позвонков и дисков на артерии и нервы шеи.
 Освободить артерии и нервы от ущемления с помощью мягких ручных приёмов может врач невролог-остеопат
Освободить артерии и нервы от ущемления с помощью мягких ручных приёмов может врач невролог-остеопат
Врач-остеопат – это невролог с дополнительной специализацией по лечению позвоночника с помощью мягких ручных приемов. Одновременно мы рекомендуем и адекватный курс медикаментов для улучшения работы сосудов головного мозга. Улучшение заметно обычно уже после первого-второго лечебного сеанса.
Как он развивается
Шейный отдел включает 7 позвонков, наиболее подвижных из всего позвонкового столба. Если в организме происходят определенные патологические процессы, шейные позвонки, защищенные эластичной хрящевой «пластинкой» (диском), покрываются остеофитами (костными разрастаниями). Хрящ, в свою очередь, истончается и разрушается, а прилегающие мягкие ткани атрофируются.
Межпозвоночный диск может выпячиваться и сдавливать ближайшие ткани или нервы. Позвонки меняют свою форму, что приводит к деформациям позвоночника. Если они имеют ярко выраженный характер, у пациента развивается деформирующий шейный артроз.
Иногда причиной артроза шеи становится… плоскостопие!
Симптоматика
Признаки синдрома позвоночной артерии в острый период напоминают артериальную гипертензию. Пациенты озвучивают жалобы на шум в ушах, частые головокружения, расстройства сознания, тошноту. Возникают кризы, но гипотензивными средствами их купировать не получается.
Вне обострения заподозрить патологические изменения можно по следующим симптомам:
- периодическая тяжесть в затылке;
- слабость, повышенная утомляемость;
- ухудшение памяти;
- частые головокружения, мушки перед глазами, особенно при наклонах;
- тошнота при резких движениях;
- онемение в верхних конечностях;
- вестибулярные нарушения.
Поэтому, когда пациенты спрашивают у врачей, может ли при шейном остеохондрозе повышаться артериальное давление и учащаться пульс, ответ чаще всего утвердительный. Но в этом случае нужно не лечить артериальную гипертензию, а устранять вызвавшую ее причину.
Лечение
Лечение болей в шее с иррадиацией в плечо и руку зависит от причины, явившейся источником болей. При небольших повреждениях лечение может быть на дому. Если же источник болей не известен или симптомы могут быть признаком серьезного заболевания, то в таком случае необходимо обратиться за медицинской помощью.
Покой. Необходимо уменьшить нагрузку на поврежденную область на 2-3 дня, а потом можно постепенно начинать лечебные упражнения.
Холод. Применение холодных компрессов на поврежденную область в течение 15-20 минут несколько раз в день.
Элевация руки. Элевация поврежденной конечности позволяет уменьшить отек. Для этого могут быть использованы .
Иммобилизация проводится с помощью ортеза гипса или шины. Необходимо соблюдать все рекомендации врача, особенно когда есть необходимость в длительной иммобилизации.
Медикаментозное лечение. Анальгетики и препараты НПВС могут назначаться при болях в шее и плече в течение нескольких дней.
Физиотерапия — назначение физиопроцедур зависит от причины заболевания, и достаточно широко применяются в лечение болей в шее и плеча.
ЛФК — гимнастика и занятия на тренажерах позволяют улучшить мышечный корсет и эластичность мышц, как в плечевом суставе, так и в позвоночнике.
Хирургические методы показаны только при наличии четких клинических показаний.
Профилактика и прогноз
Для того чтобы предотвратить повреждения, необходимо четко оценивать возможные риски при выполнении определенных видов работ или занятий спортом. Правильная техника выполнения физических упражнений позволяет также избежать повреждений. При выполнении новых движений (упражнений) необходимо оценивать риск возможных повреждений.
Профилактика
Остеохондроз относится к тем заболеваниям, которые лучше предупредить, чем лечить уже развившуюся патологию. И образ жизни с формулировкой «правильный» поможет избежать многих проблем.
В основе правильного образа жизни лежит:
- умеренное питание с корректировкой массы тела;
- ежедневные занятия физкультурой, особенно при сидячей или малоподвижной работе;
- использование ортопедического матраса во время ночного отдыха;
- регулярное посещение бассейна;
- правильное распределение нагрузки, если требуется перенос тяжестей свыше 10 кг.
Генетический фактор играет не последнюю роль в развитии многих патологий, поэтому при профилактике остеохондроза нельзя его не учитывать. Если есть предрасположенность к заболеванию, то заниматься видами спорта, требующими увеличения силовой нагрузки на позвоночник, а это бег, прыжки, не рекомендуется.
Чтобы избежать проблем с позвоночником, необходимо использовать корсет, если требуется перенос тяжестей с большим весом, распределять нагрузку равномерно на две руки и затем, после тяжелой работы, немного повисеть на турнике или принять положение лежа, чтобы расслабить спину.
Резкие температурные скачки и перемена климата могут также негативно сказаться на развитии этой патологии. Ошибочным считается мнение, что при обострении остеохондроза необходимо посетить парную, и все как рукой снимет. Этот народный метод вообще противопоказан в данном случае.
Что еще важно знать о ферментных препаратах?
Минимальной стартовой дозировкой считается Креон 25000 ЕД, что зафиксировано в российских рекомендациях по лечению хронического панкреатита и экзокринной недостаточности поджелудочной железы2,5. Цифра обозначает количество фермента липазы, которая помогает переваривать жиры. При необходимости врач может увеличить дозировку, в европейской практике необходимая доза на разовый прием может доходить до 80000 ЕД8. Для сравнения: поджелудочная железа здорового человека вырабатывает до 720 000 таких единиц во время каждого приема
пищи9.
К терапии стоит относиться серьезно, поскольку качественное «питание» организма – залог его функционирования. Сколько человек может прожить без энергии, получаемой из пищи? При хроническом панкреатите организм необходимо снабжать ферментами при каждом приеме пищи, даже при перекусе. Таким образом, в соответствии с инструкцией препарата Креон на основой прием пищи необходима полная доза (например, 25000 ЕД), и половина на перекус. Капсулы Креон удобны для применения: их можно открывать и добавлять минимикросферы к пище, тем самым подбирая нужную дозу10. Подробнее о правилах приема можно узнать здесь.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.
 Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.
Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ
БЕСПЛАТНО
Причины заболевания «Остеохондроз»
Причины, вызывающие изменения в межпозвонковых дисках, до конца не изучены. Люди начинают чувствовать проявления остеохондроза чаще всего после 35 лет. Развитию и обострению этого недуга способствуют различные травмы спины, статические и динамические перегрузки, а также вибрация. Чем старше человек, тем больше у него проявлений. Но в последние годы все больше людей в возрасте от 18 до 30 лет обращаются с жалобами на боли в спине. Причин для раннего проявления заболевания немало: слабая физическая подготовка, нарушение осанки и искривление позвоночника, плоскостопие и излишний вес.И так, выделим основные причины:
- наследственная (генетическая) предрасположенность;
- нарушение обмена веществ в организме, инфекции, интоксикации;
- избыточный вес, неправильное питание (недостаток микроэлементов и жидкости);
- возрастные изменения;
- травмы позвоночника (ушибы, переломы);
- нарушение осанки, искривление позвоночника, гипермобильность (нестабильность) сегментов позвоночного столба, плоскостопие;
- неблагоприятные экологические условия;
- малоподвижный образ жизни;
- работа, связанная с подъемом тяжестей, частыми изменениями положения туловища (поворотами, сгибанием и разгибанием, рывковыми движениями);
- длительное воздействие неудобных поз в положении стоя, сидя, лежа, при подъеме и переносе тяжестей, при выполнении другой работы, при которой увеличивается давление в дисках и нагрузка на позвоночник в целом;
- чрезмерные физические нагрузки, неравномерно развитая костно-мышечная система;
- перегрузки позвоночника, связанные с заболеваниями стопы, а также в результате ношения неудобной обуви, высоких каблуков и беременности у женщин;
- резкое прекращение регулярных тренировок профессиональными спортсменами;
- нервное перенапряжение, стрессовые ситуации, курение;
- переохлаждение, неблагоприятные метеоусловия (повышенная влажность воздуха при низкой температуре).
Критерии оценки
Самочувствие больного во многом зависит от того, насколько именно увеличилась температура тела. Медицина различает несколько видов отклонения от нормальных значений:
- 37°С…38°С – субфебрильная;
- 38°С…39°С – фебрильная;
- более 39°С – высокая;
- более 40°С – опасная для жизни больного.
Температура тела человека
Во время медицинского осмотра врач анализирует состояние пациента по многим клиническим признакам, в том числе и по температуре тела. Есть несколько факторов, позволяющих узнать о повышении температуры без использования градусников. На ее увеличение указывает общая слабость и быстрая утомляемость, головная боль, озноб, ломота в теле. Некоторые пациенты могут ощущать холод, у них возрастает частота сокращения сердечной мышцы.
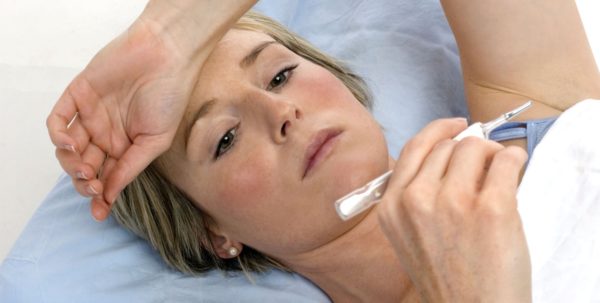
Высокая температура
Препарат Креон® 25000 при хроническом панкреатите

Узнать больше
Снижение функции поджелудочной железы неминуемо приводит к нехватке пищеварительных ферментов в организме, так называемой ферментной недостаточности. В результате страдает качество пищеварения, и организм недополучает необходимую энергию и питательные вещества для полноценной жизнедеятельности. Креон разработан специально для восполнения нехватки собственных ферментов через доставку их извне и относится к группе ферментных препаратов. В состав препарата входят ферменты, идентичные тем, что вырабатывает поджелудочная железа. Ключевой особенностью является то, что действующее вещество Креон
представляет собой маленькие частицы – минимикросферы, которые собраны в капсулу. Дело в том, что наука более 100 лет изучает ферментные препараты с целью повышения их эффективности. На сегодняшний момент научные достижения говорят о том, что наиболее точно воссоздавать естественный процесс пищеварения могут препараты с частицами, размер которых не превышает 2мм4,5. Более того, научно доказано, что чем мельче частицы препарата, тем он может быть эффективнее4,6.
Креон – единственный препарат, капсула которого содержит сотни мелких частиц – минимикросфер7. Их размер не превышает 2мм, который зафиксирован как рекомендованный в мировых и российских научных работах4,5,6.
