Папулы после биоревитализации
Содержание:
- Варикоз и возможность прививки от коронавируса при его диагностировании
- Признаки варикозного расширения вен
- Стадии заболевания и его классификация
- Причины развития заболевания
- Прививка от коронавируса при диагностировании варикозе
- Симптомы воспаления вен после химиотерапии
- Рекомендации после мезотерапии/ биоревитализации:
- Хирургическое лечение
- Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
- Тромбофлебит – диагностика
- Причины долгого рассасывания папул
- Что делать беременным и родильницам/роженицам с острым тромбозом?
- Как лечат десны
- Как избавиться от носогубок: косметологические процедуры
Варикоз и возможность прививки от коронавируса при его диагностировании
Прежде чем отвечать на вопрос о том, можно ли ставить прививку от Ковид при варикозе, необходимо разобраться в том, что такое это варикозное расширение вен.
Оно является очень распространенным заболеванием, которому в равной степени подвержены представители обеих половин человечества. Данное заболевание поражает нижние конечности и глубокие вены человека. Это может привести к образованию тромбоза и посттромбофлебитической болезни.
Признаки варикозного расширения вен
Все симптомы этого заболевания делятся на два вида: субъективные и объективные. К первым можно отнести следующие проявления:
- ноющие боли в икроножных мышцах;
- чувство зуда и жжения вдоль венозных артерий, которые поражены варикозом;
- ощущение тяжести в нижних конечностях, которая усиливается к вечеру;
- появление гиперпигментации кожи;
- образование трофической венозной язвы голени;
- болевые ощущения в икрах, которые усиливаются во время ходьбы;
- появление отечности в районе стоп и голени.
Ко второму типу признаков относятся следующие:
- изменение цвета и структуры кожи;
- появление сосудистых звездочек;
- образование венозной трофической язвы;
- проявление расширенных внутрикожных и подкожных вен;
- образование липодерматосклероза;
- возможность увидеть расширенные венозные сосуды даже без использования специального оборудования.

Стадии заболевания и его классификация
Как и большинство других болезней, варикозное расширение вен проходит несколько стадий. Они отличаются друг от друга распространением патологии и ее симптомами. Принято выделять три стадии:
- компенсация;
- субкомпенсация;
- декомпенсация.
Необходимо учитывать, что осложнения могут возникать на любой из этих стадий, однако максимальная вероятность этого возможна только на двух последних. Варикозное расширение вен способно послужить спусковым механизмом для развития следующих патологий:
- трофической экземы;
- тромбоза глубоких вен;
- рожистых воспалений;
- тромбофлебита.
Причины развития заболевания
Развитию варикозного расширения вен на ногах могут способствовать определенные обстоятельства и факторы. Среди них принято выделять следующие:
- Нарушение работы венозного клапана. Это приводит к тому, что поток крови устремляется вниз под действием силы тяжести всякий раз, когда человек становится на ноги. Расположенные вокруг глубоких вен мышечные волокна начиная сокращаться при ходьбе. Таким образом эти вены опустошаются. Кровь начинает попадать в поверхностные вены через специальные сосуды с недостаточными клапанами. Вследствие этого они переполняются кровью, которая приводит к их растяжению и расширению.
- Наследственное предрасположение. Ученые до сих пор не могут прийти к единому мнению по поводу степени влияния этого фактора на вероятность заболевания.
- Нарушение гормонального фона. За последние годы роль этого фактора в развитии болезни значительно усилилась. Этот факт обуславливается тем, что многие женщины в качестве контрацептива употребляют гормональные препараты. Также широкое распространение получило гормонозаместительное лечение остеопороза.
- Образ жизни, связанный с длительными статическими нагрузками или регулярным поднятием тяжестей.
- Ожирение. Научно доказано что эта патология оказывает непосредственное влияние на вероятность развития варикозного расширения вен.
Прививка от коронавируса при диагностировании варикозе
Всем интересующимся вопросом, можно ли делать прививку от коронавируса при варикозе, стоит знать, что можно. Данное заболевание не является обязательным ограничением от вакцинации против Covid-19. Однако необходимо учитывать, что прививка допускается только при отсутствии обострения варикоза. Если у человека диагностирован острый тромбофлебит, который относится к стадии декомпенсации, он является противопоказанием к вакцинации, а значит делать прививки от коронавируса категорически запрещено.
Симптомы воспаления вен после химиотерапии
Большинство химиопрепаратов применяется только в растворе, не в таблетках, что объясняется нестойкостью лекарственных молекул к желудочному соку и сильнейшим раздражающим действием цитостатика на слизистые оболочки желудочно-кишечного тракта. При непосредственном контакте цитостатика с венозной стенкой происходит его проникновение в клетки эндотелия с изменением структуры ДНК. Произошедшая химическая реакция направляет эндотелиальную клетку к воспалительным изменениям либо к смерти — апоптозу. Повреждение усугубляется травмой стенки вены инъекционной иглой или катетером.
Воспаление венозной стенки — флебит, к которому быстро подключаются факторы риска образования тромбов, и в поврежденной химиотерапией вене развивается тромбофлебит.
Флебит проявляется болью, причём в процессе введения цитостатика боль может быть очень интенсивной, и не только в месте инъекции, но по всей руке, когда больной как будто ощущает движение лекарства по сосудистой сети, так и говорят, что «вена горит». Боль может быть краткой, а может остаться на несколько дней и даже неделю, зависит это не только от выраженности ожога эндотелия, но и личностных особенностей больного по восприятию болевых ощущений.
Боль при прохождении лекарства приводит к спастическому сокращению вены, в ответ на которое расширяются впадающие в неё мелкие венки, на внутренней поверхности руки появляется сеточка из расширенных синих сосудиков на фоне побледневшей из-за спазма артериол кожи.
Со временем воспаление пройдет, уплотнение сосуда может остаться, кожа над ним может потемнеть. Внутренний просвет сосуда после нескольких химиотерапевтических ожогов уменьшится вплоть до закрытия — облитерации. За время течения флебита откроются и расширятся подходящие к больной вене мелкие сосудики — коллатерали, но останется вероятность небольшой отечности руки ниже места венозного повреждения.
Рекомендации после мезотерапии/ биоревитализации:
В течение 7-14 дней после процедуры НЕЖЕЛАТЕЛЬНО: Подвергаться воздействию активного тепла (баня, сауна, солярий). Испытывать значительные физические нагрузки (занятия спортом, тяжелая физическая работа). Употреблять алкоголь, горячую и острую пищу. Находиться под воздействием ультрафиолетового излучения (прямые солнечные лучи, солярий) без солнцезащитных средств (SPF 50).
На следующий день после процедуры разрешается использовать косметические средства для ухода за кожей и декоративную косметику, с предварительной обработкой кожи антисептическими средствами. Первые 24 часа после инъекций процедуру умывания/душа следует производить теплой, не горячей водой без активного механического воздействия на кожу (запрещено применение различных видов эксфолиантов (скрабы, гоммажи, использование жестких видов «мочалок», «губок» и т.д.). Для эффективного результата понадобится курс процедур, количество процедур назначает Ваш врач.
Рекомендации после процедуры контурной пластики:
В течение 1-2 недель исключить воздействие высоких температур: баня, сауна, солярий, долгое пребывание на солнце. Сразу после процедуры исключить горячую пищу и питье в течение 2-3 часов. При проведении процедуры в области нижней трети лица (губы, носогубные складки, морщины марионетки и т.д.) отложить посещение стоматолога на 1-2 недели во избежании смещения биогеля.
Обработка области введения препарата антисептиками (например, Хлоргексидин биглюконата) и успокаивающие средствами (с пантенолом) 2 — 3 раза в день в течение 5-7 дней. Окончательный результат можно оценить через 14 дней, когда препарат полностью распределится в тканях. При этом следует помнить о возможной необходимости дополнительной коррекции зон инъекций.
Рекомендации после процедуры ботулинотерапии (Ботокс, Диспорт) :
Находиться в вертикальном положении в течение 3-4 часов после процедуры. Не трогать руками, не массировать область введения препарата. Не злоупотреблять алкоголем первые две недели после процедуры. Избегать горячих компрессов на область инъекций, бани и сауны 1-2 недели после процедуры. Через 2 недели пациент должен явиться на осмотр к врачу для определения эффективности процедуры и возможной дополнительной коррекции.
В случае длительного сохранения побочных реакций и боли обратитесь к врачу.
Хирургическое лечение
Иногда при хроническом бурсите или септическом бурсите может потребоваться хирургическая операция. При традиционной бурсэктомии проводится надрез на локте и воспаленная сумка удаляется. Так как сумка находится под кожей, то локтевой сустав при операции не затрагивается.
Осложнениями хирургического удаления сумки могут быть проблемы с заживлением кожи в месте разреза и болезненность. Через несколько месяцев после операции как правило на месте удаленной бурсы вырастает новая бурса.
После операции пациентам рекомендуется некоторое время фиксировать локоть специальной повязкой с удержанием руки под углом 90 градусов.
ЛФК. После стихания симптомов бурситом достаточно эффективно назначение ЛФК для укрепления мышечного тонуса.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
Обычно для диагностики острого тромбоза достаточно осмотреть пациента и узнать, как развивалось заболевание и какие жалобы беспокоят. При осмотре можно увидеть увеличенный в размерах (иногда до нескольких сантиметров) чаще темно-красного цвета узел расположенный к наружи от ануса, возможно с очагом некроза в центре. При пальпации (ощупывании) в первые несколько дней можно четко определить тромб в узле, при осмотре в более поздние сроки тромб уже не так просто определить, он начинается постепенно «растворяться» и частично замещаться рубцовой тканью. Тромбоз наружного геморроидального узла нужно отличать от
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно
Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение
Рис. 4. Ущемленный выпавший внутренний геморроидальный узел с явлениями некроза ткани узла.
Рис.5. Схематичное изображение ущемления внутреннего выпавшего геморроидального узла.
Острая (обострение хронической) анальная трещина – сопровождается таким же как при тромбозе болевым синдромом, но значительно более выраженным в момент опорожнения кишечника. При этом заболевании возникает разрыв слизистой анального канала. Появление острой трещины часто сопряжено с рефлекторным «защитным» спазмом сфинктерного аппарата, который затрудняет заживление раны. Консервативное и оперативное лечение заболеваний различно.
Острый парапроктит – сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит – это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Тромбофлебит – диагностика
Диагностируется заболевание на основании обследования и дополнительных методов: ангиографии, УЗИ, флебографии, флебосцинтиграфии.
Заподозрить острый тромбофлебит может любой врач при визуальном осмотре, когда увидит плотные, болезненные узлы, кожа над которыми имеет багрово-красный оттенок. Однако основным методом диагностики может быть только ультразвуковое исследование вен нижних конечностей. При этом врач может увидеть в просвете вены тромботические массы, а также определить уровень тромбоза, его характер (опасен он или нет)!
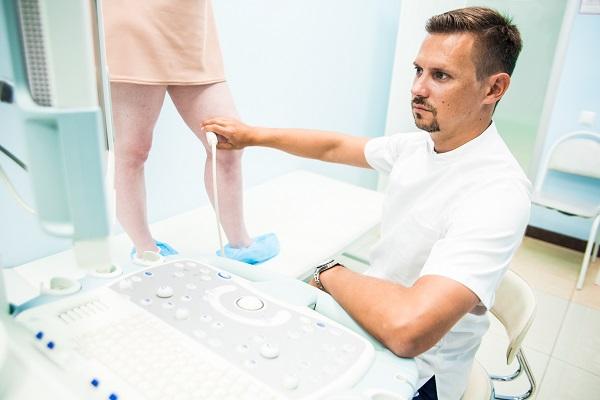
УЗИ при остром тромбофлебите — главное в диагностике!
На основании ультразвуковой картины, доктор решает о применении того или иного вида лечения тромбоза поверхностных вен.
Причины долгого рассасывания папул
Если папулы не исчезают в течение 10-дневного срока или увеличиваются с образованием отека, стоит обратиться за консультацией к косметологу. Такая реакция кожи, как правило, наблюдается из-за следующих причин:
- аллергии на компоненты препарата или вспомогательные средства;
- наличия противопоказаний к проведению биоревитализации;
- плотности соединительной ткани на участках обработки;
- низкого качества препарата или нарушения режима его хранения;
- игнорирования рекомендаций косметолога по последующему уходу;
- несоблюдения дистанции между уколами;
- неправильного выполнения инъекций;
- нарушения гигиенических норм.
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а)
б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а)
б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Как лечат десны
Терапия пародонтита начинается с удаления зубного налета и камня. Применение местных средств купирует проблему только на непродолжительный период времени. Продолжается латентное течение воспалительного процесса, приводящее к увеличению глубины пародонтальных карманов и усиленному разрушению прилегающей к элементу костной ткани.
Нарыв во рту — источник инфекции. Хирург должен провести его вскрытие и удалить гной из-под зуба в десне без боли. Применяется инфильтрационная анестезия. Образовавшаяся рана обрабатывается антисептическими растворами. Для предотвращения преждевременного зарастания и обеспечения вытекания содержимого используется дренаж.
Терапия в стоматологии
В зависимости от запущенности состояния выбирается медикаментозное или хирургическое лечение.

Консервативная методика — продолжительный и трудоемкий процесс, состоящий из нескольких этапов:
Опрос. Дантист изучает анамнез пациента и узнает, когда и при каких обстоятельствах на десне появилось гнойное образование
Важно знать, насколько быстро прогрессировала патология.
Клинический осмотр. Изучается локализация, форма и цвет гнойника
При необходимости проводится рентген-диагностика больной части челюсти. Снимок требуется для объективной оценки состояния структуры внутренних тканей. Дальнейший метод выбирается в зависимости от запущенности случая.
Дезинфекция полости рта. Тщательное удаление остатков пищи, налета и зубного камня. Используются антисептики, обезболивающие и противовоспалительные средства.
Лечение гнойной десны путем создания оттока содержимого из нарыва. Медицинская процедура проводится в клинике «Дентика» под местным обезболиванием. Хирург аккуратно рассекает пораженную область и устанавливает в созданный разрез дренаж для очищения полости от инфицированной жидкости.
Требуется продолжительный прием противовоспалительных средств. Для предотвращения повторного образования участка инфильтрации назначают антибиотики и местные антисептические полоскания.
Некоторых пациентов беспокоит мучительная зубная боль и жалобы на то, что выделяется гной при надавливании на десну во время жевания. При этом шишки на челюсти нет. В указанной ситуации описанная выше схема будет неэффективной. Требуется проведение оперативного вмешательства. При наличии пломбы хирург ее аккуратно удаляет и очищает каналы, вымывая гнойные скопления. Небольшой очаг воспаления допускает проведение пломбировки.
При наличии гранулемы или кисты ставится временная пломба на 3 месяца. По завершении указанного периода выполняется рентген-снимок. Если наблюдается позитивная динамика, проводится пломбировка и установка коронки.
Дополнительные процедуры
Квалифицированный дантист расскажет, как лечить десну, если лопнул гнойный мешочек и появился гной, даст рекомендации по дальнейшему уходу за зубами и ротовой полостью. Большинство врачей для повышения эффективности консервативной терапии назначают курс физиотерапевтических процедур: электрофорез, ультразвуковую и лазерную методики. После прохождения заметна положительная динамика. При соблюдении всех врачебных рекомендаций отмечается уменьшение дискомфорта и отечности, общее улучшение самочувствия.
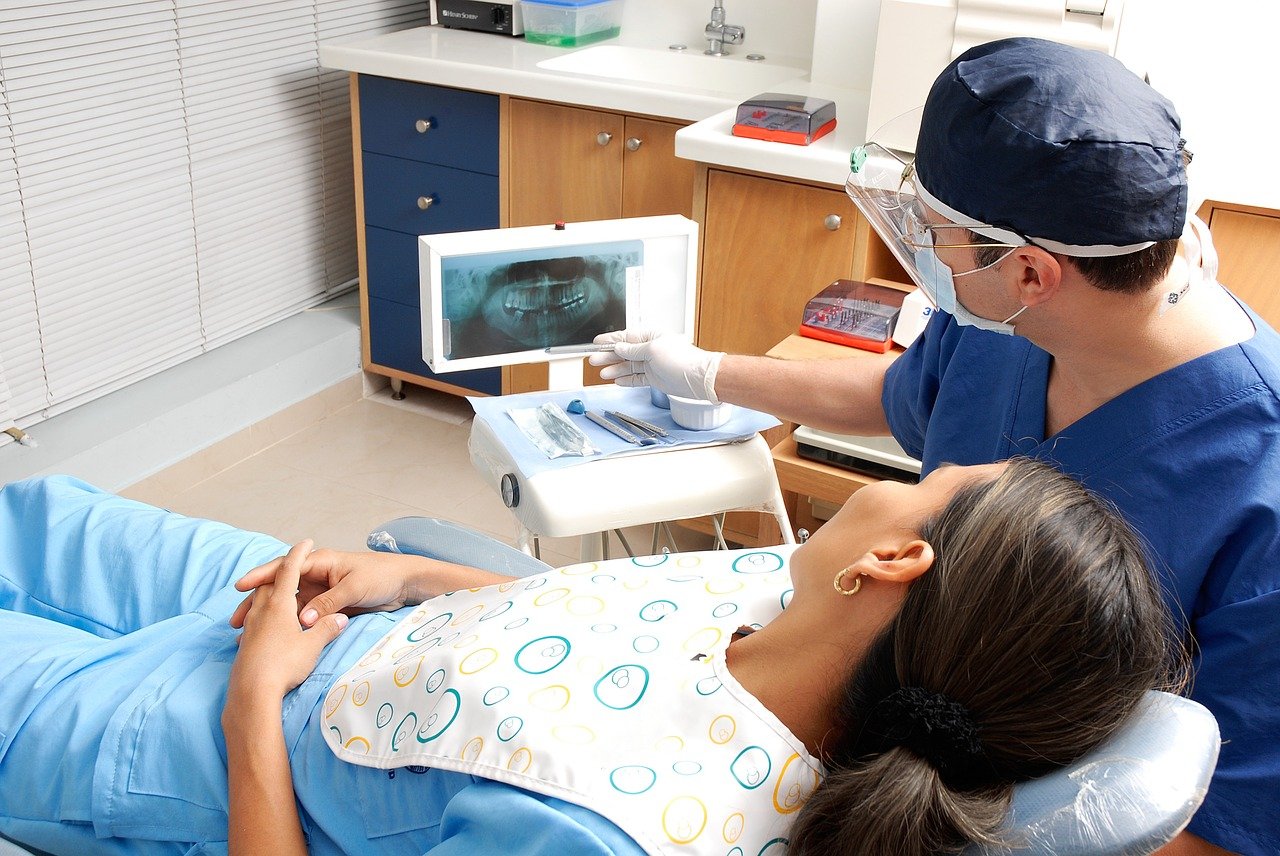
Восстановление
Многие пациенты остерегаются идти в стоматологию и задаются вопросом, может ли быть лечение гнойной десны безболезненным. Стоматологические инвазивные вмешательства проводятся под анестезией без дискомфорта для пациента. Несмотря на это, вскрытие и дренирование нарыва — дополнительный стресс для организма. Для ускорения заживления следует придерживаться рекомендаций:
- Выполнять врачебные указания.
- Принимать назначенные медикаменты.
- Защищать себя от стресса.
- Придерживаться здорового и сбалансированного рациона.
- Избегать употребления алкоголя и курения.
- Выполнять ежедневные гигиенические процедуры.
- Использовать ирригатор, флосс и стоматологический ополаскиватель.
Соблюдение рекомендаций способствует ускоренному восстановлению и предотвращению рецидивов.
Как избавиться от носогубок: косметологические процедуры
Антивозрастные мероприятия предполагают сочетание здорового образа жизни, домашнего ухода и косметологических процедур.
Последний пункт занимает лидирующее место, так как благодаря инъекциям препараты попадают в глубокие слои кожи, и работают изнутри, а не на поверхности.
Эффективность косметологических процедур зависит от конкретного морфотипа кожи человека. Поэтому врач-косметолог подбирает процедуры индивидуально, исходя из особенностей пациента.
Мезотерапия
Мезотерапия – это инъекционная методика, предполагающая введение под кожу полезного мезококтейля, содержащего в своем составе гиалуроновую кислоту, витамины, минералы, аминокислоты и пептиды.
Мезотерапия поможет справиться с проблемой носогубных складок в случае, если они появились недавно, так как активные вещества проникают только в средние слои кожи. Но в любом случае процедура простимулирует регенерацию клеток, улучшит микроциркуляцию крови и обменные процессы.
Контурная пластика
Благодаря контурной пластике также можно восполнить дефицит влаги и добавить объёма в те места, где это необходимо. Благодаря филлерам на основе гиалуроновой кислоты процедура может убрать носогубные складки, избавить от морщин вокруг глаз, придать рельефность скулам, заполнить носослезную борозду и так далее.
Процедура пользуется большой популярностью, так как не травматична и почти не оставляет следов вмешательства. Но это лишь при грамотном ее выполнении опытным доктором.
Инъекции ботулотоксина
Как отмечено выше, одной из самых важных причин образования носогубных складок является активная мимика и, как следствие, повышенная активность мышц. Известно, что инъекции ботулотоксина специализируются на «обезвреживании» работы лицевых мышц, блокируя появление морщин.
Но в случае с носогубными складками не всё так просто. Дело в том, что уколы в эту зону могут спровоцировать появление новых складок, и даже вызвать асимметрию лица.
Чаще всего препараты с ботулотоксином в область носогубки применяют после липофилинга, когда складки заполняются жиром, а кожа станет более ровной. В этом случае ботулотоксин не даст морщинам появиться, а складкам — углубиться.
Подтяжка нитями
Подтяжка лица мезонитями – это самый передовой и инновационный способ омоложения. Нитевой лифтинг заслужил свое признание благодаря созданию подкожного матрикса, который поддерживает молодость кожи изнутри.
Процедура позволяет получить стойкий, ярко выраженный результат. Эффект виден сразу после и со временем только нарастает. Кожа в области инъекций становится более плотной и упругой за счет формирования соединительной ткани вокруг нитей. Клинически это проявляется уменьшением сети мелких морщин и носогубных складок.
Плюсы подтяжки носогубных складок мезонитями:
— Короткий реабилитационный период;
— Качественные нити не ощущаются под кожей и рассасываются со временем;
— Существует большой ассортимент нитей, который позволяет выбрать оптимальный вариант для каждой зоны лица и тела;
— Эффект омоложения длится 2-4 года.
Пилинг
В зависимости от вида пилинга, используются разные кислоты и составы. Для поверхностного – миндальные, молочная, гликолевая, для срединного – салициловая, трихлоруксусная, ретинол, глубокий (самый непопулярный и травматичный) проводится на основе фенола.
Для устранения морщин вокруг рта подойдет срединный пилинг. Кислота повреждает несколько слоев эпидермиса, вызывая шелушение кожи и обновление клеток.
Плазмолифтинг
Плазмолифтинг – это процедура, в которой используется собственная плазма крови пациента.
Она проходит в несколько этапов:
1) У пациента берется кровь, в среднем от 30 до 60 мл.
2) Пробирка с кровью помещается в центрифугу, где происходит отделение плазмы.
3) Обогащенная тромбоцитами плазма набирается в шприц и внутрикожно вводится пациенту.
Процедура активирует обновление клеток кожи, улучшает её тонус и эластичность. Плазмолифтинг рекомендуется проводить только в проверенных, сертифицированных медицинских учреждениях, чтобы избежать возможных рисков.
Реабилитация после данной манипуляции не требуется.